|
Mniej zakażeń, więcej zgonów |
Mniej zakażeń, więcej zgonów
(21.12.2021 r.) 11,7 proc. – tylu umarło pacjentów z COVID-19, przyjmowanych do szpitala tymczasowego przy ul. Rakietowej we Wrocławiu w ciągu 5 tygodni od ponownego otwarcia tej jednostki. Tak wysokiej śmiertelności w poprzednich falach pandemii w tej jednostce nie notowano. I to nawet w okresach, gdy zakażeń w Polsce i regionie było znacznie więcej.
– To są dramatyczne dane, po raz pierwszy w szpitalu tymczasowym notujemy śmiertelność na poziomie dwucyfrowym – powiedział prof. Piotr Ponikowski, rektor Uniwersytetu Medycznego we Wrocławiu, na cotygodniowej konferencji prasowej dotyczącej sytuacji covidowej w Uniwersyteckim Szpitalu Klinicznym. – Umierają przede wszystkim niezaszczepieni. Jak ważne są szczepienia pokazują z kolei statystyki zakażeń wśród studentów, doktorantów i pracowników naszej uczelni, które pozostają na niskim poziomie. A zdecydowana większość w tych grupach zaszczepiła się.
W IV fali pandemii, od czasu ponownego uruchomienia szpitala tymczasowego w listopadzie br. , do 21 grudnia przyjętych zostało 360 osób.
– Wiosną tego roku hospitalizowaliśmy 480 pacjentów, a więc znacznie więcej niż obecnie – przypomniał kierujący szpitalem tymczasowym dr Janusz Sokołowski. – Jednak te liczby są mylące. Mamy mniej pacjentów, a więcej zgonów. W ostatnich tygodniach zmienił się też przekrój wieku osób z COVID-19, które muszą być leczone w warunkach szpitalnych, głównie z powodu ciężkiego przebiegu zapalenia płuc. Pacjenci trafiają do nas za późno, kiedy ich płuca są zajęte przez infekcję w ponad 50 proc. Po fali młodszych pacjentów ponownie dominują ludzie w podeszłym wieku, najczęściej obciążeni dodatkowo poważnymi chorobami, w tym onkologicznymi, po przeszczepach. Oni też częściej umierają. Średnia wieku zmarłych w naszym szpitalu w obecnej fali przekracza 78 lat.
Wśród wszystkich hospitalizowanych w szpitalu przy ul. Rakietowej pacjenci zaszczepieni przeciwko COVID-19 stanowią zaledwie 5 proc. Jeszcze bardziej znamiennie pod tym względem wygląda sytuacja na covidowym oddziale intensywnej terapii USK, gdzie trafiają najciężej chorzy, wymagający wspomagania oddychania i krążenia.
– Właściwie wszyscy nasi pacjenci nie są zaszczepieni – przyznaje prof. Waldemar Goździk, kierownik Kliniki Anestezjologii i Intensywnej Terapii USK. – Niedawno trafił do nas jeden zaszczepiony. Jest to lekarz, niestety obciążony hematoonkologicznie.
Covidowy oddział intensywnej terapii pracuje na pełnych obrotach, obecnie zajętych jest 18 na 20 dostępnych łóżek. Duża część pacjentów to chorzy po operacjach chirurgicznych, dlatego też w USK uruchomiono cztery covidowe stanowiska intensywnej terapii na bloku pooperacyjnym, a jeśli będzie taka potrzeba – powstaną kolejne. Zdaniem prof. Goździka obecnie najpoważniejszym problemem oddziału jest brak możliwości wypisania pacjentów, którzy pokonali covid, ale z powodu ciężkiego uszkodzenia płuc wciąż wymagają wspomagania oddychania. W szpitalach w całym regionie nie ma wolnych miejsc intensywnej terapii.
– Mimo trudności, mamy swoje małe sukcesy. Ostatnio udało się nam odłączyć od ECMO dwoje pacjentów: 40-letniego mężczyznę i ciężarną młodą kobietę – dodał szef Kliniki Anestezjologii i Intensywnej Terapii USK.
Rektor UMW podkreślił, że na pierwszej linii frontu na Dolnym Śląsku w pandemii stoją lekarze z Uniwersyteckiego Szpitala Klinicznego we Wrocławiu, w którym leczeni są równolegle pacjenci covidowi i nie-covidowi. Pod tym względem to wyjątkowy ośrodek.
Dyrektor ds. lecznictwa otwartego USK Barbara Korzeniowska, życząc pacjentom zdrowych i rodzinnych świąt oraz dziękując im za cierpliwość, zaapelowała jednocześnie o refleksję:
– Niech to będzie refleksja na temat wspólnej odpowiedzialności za nas samych, naszych bliskich, ale też wszystkich ludzi, którzy nas otaczają. Tylko wtedy możemy sobie dać radę z pandemią, gdy każdy z nas weźmie odpowiedzialność za miejsce, w którym się znajduje – powiedziała Barbara Korzeniowska.
|
|
Kardiochirurdzy z USK rozpowszechniają na świecie nową metodę naprawy zastawki |
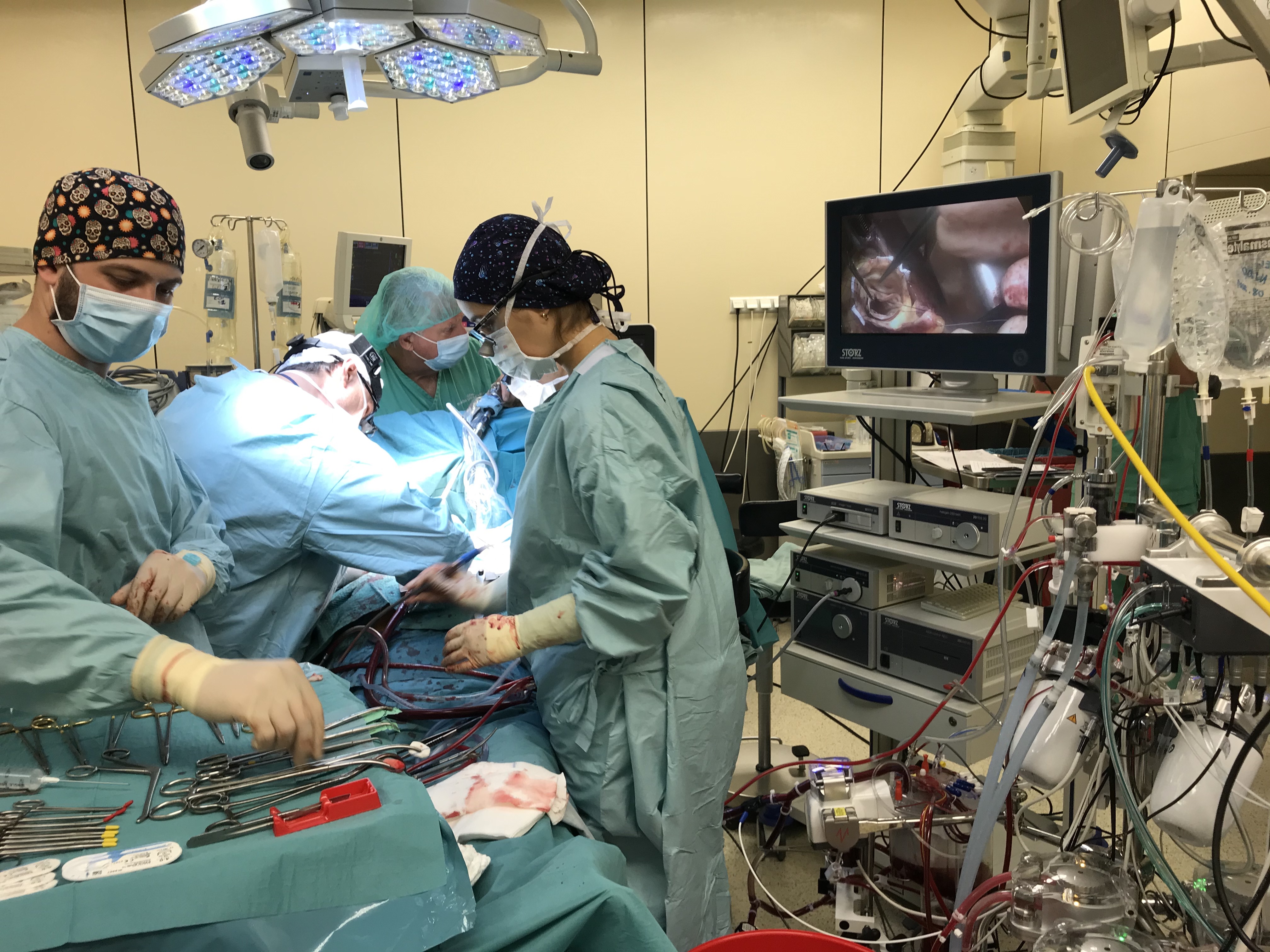
21.12.2021 r. Kardiochirurdzy z USK rozpowszechniają na świecie nową metodę naprawy zastawki Niewydolność krążenia, duszności, zmęczenie po nawet niewielkim wysiłku – to objawy, mogące świadczyć o tzw. dwupłatkowej zastawce aortalnej. Jest to forma wady wrodzonej, wykrywanej najczęściej już w dzieciństwie lub w młodym wieku. Dla tej grupy chorych skuteczna interwencja medyczna w odpowiednim czasie jest wyjątkowo istotna. Decyduje bowiem zwykle o całym dorosłym życiu. W ostatnich latach pojawiła się nowa metoda naprawy zastawki aortalnej za pomocą implantacji sztucznego pierścienia, która jest dopuszczona w Unii Europejskiej dopiero od stycznia 2021 r. Jako pierwsi w Europie zastosowali ją specjaliści z Instytutu Chorób Serca Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. Za ich sprawą i z ich udziałem metoda zaczyna być coraz bardziej powszechna. Podobnie jak w wielu innych wadach wrodzonych, także w niedomykalności zastawki aortalnej, wynikającej z jej dwupłatowości, czas gra gigantyczną rolę. – Kiedy na skutek wady dojdzie do niewydolności serca, na działania naprawcze zastawki jest już za późno i pozostaje wymiana całej zastawki – tłumaczy prof. Marek Jasiński, kardiochirurg z Instytutu Chorób Serca USK. – Tymczasem stoimy na stanowisku, że zawsze dla pacjenta jest bardziej korzystna naprawa własnej zastawki niż wszczepianie nowej, nawet najlepszej i najbardziej nowoczesnej. Dlatego gdy tylko jest to możliwe, staramy się pozostawić pacjentowi jego własną zastawkę. Tym bardziej jest to ważne w przypadku wady wrodzonej, gdy mamy do czynienia z młodymi ludźmi, mającymi przed sobą wiele lat życia. Właściwa interwencja decyduje w dużej mierze o tym, jaka będzie jego jakość. Jedną z najnowszych możliwości pomocy chorym z dwupłatową zastawką aortalną jest wszczepienie specjalnego pierścienia. Metoda została wymyślona przez zespół specjalistów z USA pod kierunkiem J. Scotta Rankina w 2017 r., a w pracach nad założeniami tego projektu brał udział prof. Jasiński. On też jako pierwszy Europejczyk przeprowadził kliniczną implantację sztucznego pierścienia w sierpniu tego roku. Poprzednio stosowane były tylko pierścienie do zastawki aortalnej trójpłatkowej. Pierwsze zabiegi miały miejsce w USK we Wrocławiu w 2018 r. Operacja 55-letniego pacjenta była transmitowana na żywo w ramach międzynarodowych warsztatów: „Annual Aortic Workshop”. Jedną z najnowszych możliwości pomocy chorym z dwupłatową zastawką aortalną jest wszczepienie specjalnego pierścienia. Metoda została wymyślona przez zespół specjalistów z USA pod kierunkiem J. Scotta Rankina w 2017 r., a w pracach nad założeniami tego projektu brał udział prof. Jasiński. On też jako pierwszy Europejczyk przeprowadził kliniczną implantację sztucznego pierścienia w sierpniu tego roku. Poprzednio stosowane były tylko pierścienie do zastawki aortalnej trójpłatkowej. Pierwsze zabiegi miały miejsce w USK we Wrocławiu w 2018 r. Operacja 55-letniego pacjenta była transmitowana na żywo w ramach międzynarodowych warsztatów: „Annual Aortic Workshop”. Prof. Jasiński zaprezentował przebieg wrocławskich zabiegów na europejskim zjeździe kardio-torakochirurgów w Barcelonie w październiku br. - Prezentacja otwierała zjazd, spotkała się z dużym zainteresowaniem uczestników, a to zaowocowało licznymi propozycjami wymiany doświadczeń – mówi prof. Marek Jasiński. – Jednym z efektów było zaproszenie do przeprowadzenia zabiegów w Atenach i we Włoszech. W listopadzie we włoskiej Bolonii odbyła się naukowa konferencja kardiochirurgów, będąca jednym z dwóch najważniejszych spotkań chirurgów aortalnych na świecie. Także tam prof. Jasiński przedstawił swoje doświadczenia z operacjami naprawy zastawki aortalnej z zastosowaniem pierścienia. W listopadzie we włoskiej Bolonii odbyła się naukowa konferencja kardiochirurgów, będąca jednym z dwóch najważniejszych spotkań chirurgów aortalnych na świecie. Także tam prof. Jasiński przedstawił swoje doświadczenia z operacjami naprawy zastawki aortalnej z zastosowaniem pierścienia.
|
|
|
W Uniwersyteckim Szpitalu Klinicznym we Wrocławiu szczepienia dzieci przeciwko COVID-19 od czwartku |
Informacja prasowa 14 grudnia 2021 r. W Uniwersyteckim Szpitalu Klinicznym we Wrocławiu szczepienia dzieci przeciwko COVID-19 od czwartku W USK we Wrocławiu od czwartku 16 grudnia można szczepić najmłodszą dopuszczoną grupę pacjentów – w wieku 5-11 lat – w dwóch punktach: przy ul. Borowskiej oraz M. Curie-Skłodowskiej. Na życzenie rodziców szczepienia dzieci będą się odbywać w dni powszednie od godz. 15.00, a w soboty od godz. 8.00. Ponadto szpital organizuje unikalną akcję szczepienia małych pacjentów onkologicznych po przeszczepach szpiku i chemioterapii.
Pierwsze wolne terminy dla pięciolatków i starszych dzieci wypełniły się błyskawicznie:
- Na początek udostępniliśmy 180 miejsc. Od północy 13 grudnia, gdy ruszyła rejestracja, w ciągu kilku godzin mieliśmy już zarejestrowanych pacjentów na wszystkie dostępne godziny – mówi dr Edwin Kuźnik, przewodniczący zespołu szczepień w USK. – Bardzo nas cieszy tak duże zainteresowanie sczepieniami najmłodszych i mamy nadzieję, że ten trend się utrzyma. Kolejne terminy będziemy udostępniać na bieżąco.
Dzieci otrzymają szczepionki Comirnaty (Pfizer-BioNTech) w dostosowanej do wieku dawce pediatrycznej (1/3 dawki standardowej). Schemat szczepienia zakłada podanie drugiej dawki po upływie co najmniej 21 dni. Jeśli w międzyczasie dziecko skończy 12 lat, dostanie już standardową dawkę szczepionki.
- W najmłodszej grupie dopuszczonej do szczepień nie jest przewidziana dawka przypominająca – dodaje dr Kuźnik. – Według aktualnych zaleceń trzecią dawkę, dodatkową mogą otrzymać jedynie dzieci z ciężkimi zaburzeniami odporności, m.in. dializowane, w trakcie leczenia przeciwnowotworowego, immunosupresyjnego, po przeszczepach.
Właśnie dla tej ostatniej grupy pacjentów w wieku powyżej 5 lat, leczonych w Klinice Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej USK zorganizowano w najbliższą sobotę akcję szczepienia przeciwko COVID-19.
- Wielu rodziców naszych pacjentów miało wątpliwości, bo część chorych z obniżeniem odporności nie odpowiada na szczepienie – mówi prof. Krzysztof Kałwak, szef Kliniki Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej USK. – Jednak dziś już wiemy z obserwacji w różnych ośrodkach na świecie, że u zdecydowanej większości z nich szczepionka jest skuteczna. Zachęcamy też do szczepienia całe rodziny maluchów z obniżoną odpornością. Z powodu zakażenia koronawirusem w ostatnich miesiącach zmarło sześcioro dzieci, które zakończyły w naszej klinice leczenie onkologiczne. O sześcioro za dużo. Te dzieci nie mogły się zarazić od obcych, bo miały z nimi ograniczony kontakt, źródłem zakażenia musiał być ktoś z rodziny.
Ten sam problem widać także z perspektywy Kliniki Pediatrii i Chorób Infekcyjnych Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
- W obecnej IV fali pandemii mamy bardzo dużo pacjentów z chorobami przewlekłymi, którzy ciężko przechodzą COVID-19 i wymagają m.in. tlenoterapii – informuje kierownik Kliniki Pediatrii i Chorób Infekcyjnych USK prof. Leszek Szenborn. – Rodzice większości z nich nie zaszczepili się, czyli nie zastosowali strategii kokonu. To nie tylko niezrozumiałe, ale po ludzku bardzo przykre.
Jak zaszczepić dziecko w USK
Przed zgłoszeniem się na szczepienie konieczna jest wcześniejsza rejestracja. Można zrobić to na kilka sposobów:
• osobiście w wybranym punkcie szczepień, przy ul. Borowskiej 213 lub ul. M. Curie-Skłodowskiej 50/52,
• zadzwonić pod dedykowany numer w naszym szpitalu: 885 853 059 lub 885 853 127,
• zadzwonić na całodobową infolinię 989,
• skorzystać ze strony internetowej pacjent.gov.pl (Ważne! Dziecko można zarejestrować tylko za pomocą tzw. szybkiej rejestracji bez Profilu Zaufanego),
• wysłać SMS o treści SzczepimySie na numer 664 908 556 lub 880 333 333.
Proszę pamiętać o przygotowaniu numeru PESEL dziecka, który jest niezbędny do rejestracji.
*** Trudna sytuacja na intensywnej terapii W Klinice Anestezjologii i Intensywnej Terapii USK 14 grudnia zajętych było 13 łóżek – wszystkie łóżka covidowe, które szpital musi zapewnić na mocy decyzji wojewody. Sytuacja jest dynamiczna i w każdej chwili może się zmienić, ale od wielu dni klinika funkcjonuje na granicy możliwości. Coraz trudniej zapewnić leczenie zwłaszcza pacjentom wymagającym intensywnej terapii, ale niezakażonym SARS-CoV-2. Obecnie brak jest wolnych miejsc intensywnej terapii na terenie całego Dolnego Śląska. - W USK uruchomiliśmy dodatkowe stanowiska dla pacjentów niezakażonych na oddziale pooperacyjnym, ale obawiamy się, że wkrótce może i ich zabraknąć – alarmuje prof. Waldemar Goździk, kierownik Kliniki Anestezjologii i Intensywnej Terapii USK. – Pacjenci z COVID-19 zajmują połowę łóżek na oddziale, ale często się zdarza, że nadal wymagają intensywnej terapii, nawet jeśli już pokonali wirusa i nie zarażają. Nie można ich jednak wypisać na inny oddział, bo nie pozwala na to ich stan zdrowia. Klinika boryka się także z kłopotami kadrowymi. Jej zespół musi bowiem także zabezpieczać szpital tymczasowy przy ul. Rakietowej. W obecnej IV fali wśród pacjentów z COVID-19, którzy trafiają do kliniki, dominują ludzie stosunkowo młodzi, w wieku od 30 lat do 58. Wszyscy są niezaszczepieni. Choroba przebiega u nich w sposób dramatyczny, lekarze walczą o ich życie i nie zawsze jest to walka wygrana. fot. Tomasz Walow/ Uniwersytet Medyczny we Wrocławiu
|
|
Nastoletni chłopcy bardziej narażeni na PIMS |
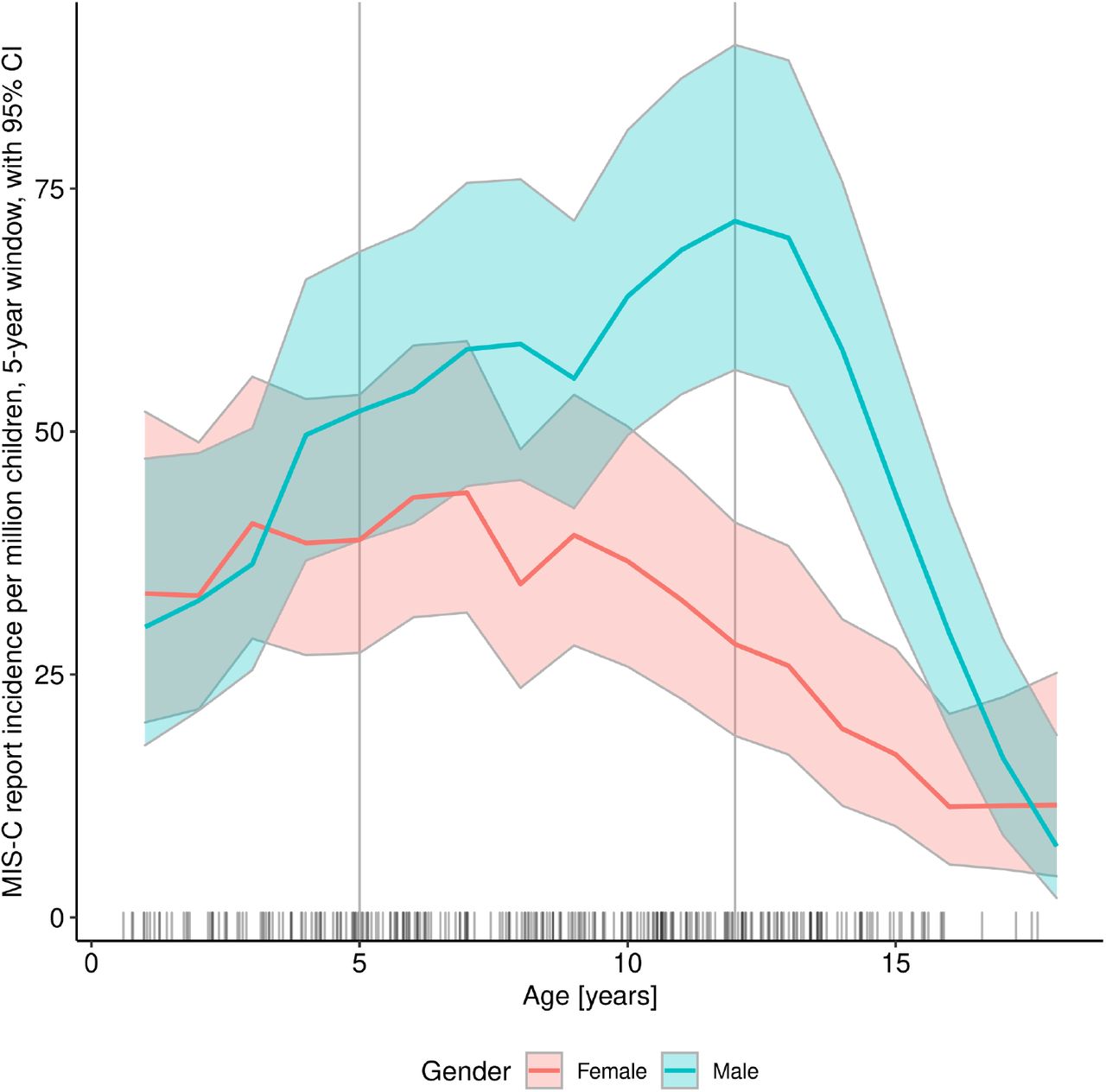
Informacja prasowa 13.12.2021 r. Nastoletni chłopcy bardziej narażeni na PIMS – ustalili naukowcy z Uniwersytetu Medycznego we Wrocławiu Ryzyko wystąpienia u dziecka wieloukładowego zespołu zapalnego powiązanego z COVID-19 (ang. Pediatric Inflammatory Multisystem Syndrome, PIMS) jest zależne zarówno od płci, jak i od wieku. To immunologiczne powikłanie po przebytym zakażeniu SARS-Cov-2 częściej dotyka nastoletnich chłopców – wynika z badań, prowadzonych przez naukowców z trzech polskich uczelni oraz instytutu PAN, opublikowanych w grudniu br. w prestiżowym czasopiśmie „Scientific Reports” („ Distinct characteristics of multisystem inflammatory syndrome in children in Poland”). Publikacja powstała w efekcie projektu badawczego, zainicjowanego m.in. przez specjalistów z Katedry i Kliniki Pediatrii i Chorób Infekcyjnych Uniwersytetu Medycznego we Wrocławiu – prof. Leszka Szenborna i dr Kamilę Ludwikowską. Badania prowadzone są od maja 2020 r., a więc rozpoczęły się wkrótce po tym, gdy po raz pierwszy na świecie opublikowano opis PIMS. Publikacja „Scientific Reports” zawiera opis przebiegu choroby w populacji 274 dzieci z PIMS w Polsce. Jest to największa po USA i Wielkiej Brytanii opisana naukowo baza przypadków, obejmująca jedynie stan na 20 lutego 2021 r. Od tego czasu liczba dzieci z potwierdzonym PIMS w Polsce wzrosła przynajmniej dwukrotnie.
- Z naszym projektem badawczym związany jest ogólnopolski rejestr chorób zapalnych dzieci, gdzie zgłasza się przypadki PIMS – mówi pierwsza autorka publikacji i koordynator badania dr Kamila Ludwikowska z Katedry i Kliniki Pediatrii i Chorób Infekcyjnych Uniwersytetu Medycznego we Wrocławiu. – W oparciu o dane z 45 ośrodków Polsce możemy stwierdzić, że dotychczas zaobserwowano PIMS u ok. 650 dzieci. Cześć z tej liczby wymaga jeszcze dodatkowej weryfikacji, ale widzimy wyraźną zbieżność między występowaniem PIMS a szczytami kolejnych fal pandemii COVID-19. W związku z obecną IV falą w niektórych regionach kraju już widać wzrost liczby pacjentów pediatrycznych z wieloukładowym zespołem zapalnym. Na Dolnym Śląsku, gdzie obecna fala dotarła nieco później, spodziewamy się „wysypu” PIMS za ok. 2-4 tygodnie. Dzieci chorują bowiem na PIMS ok. 2-8 tygodni od zakażenia SARS-CoV-2, a średnio po miesiącu.
Jak zaznacza dr Ludwikowska, z dotychczasowych badań wynika, że w Polsce przebieg choroby jest najczęściej lżejszy i obarczony mniejszym ryzykiem zgonu niż w USA i krajach zachodnio-europejskich. Odnotowano do tej pory trzy zgony, ponadto nie ma pewności, czy bezpośrednią ich przyczyną był PIMS (ustalenie tego wymaga dodatkowej analizy). Czy o ryzyku zachorowania na PIMS decydują geny? To pytanie, na które polscy naukowcy także szukają odpowiedzi.
- Pobraliśmy materiał do badań genetycznych już od kilkudziesięciu dzieci – mówi dr Kamila Ludwikowska. – Liczymy na to, że wyniki poznamy w I kw. przyszłego roku.
PIMS objawia się zazwyczaj wysoką gorączką, dolegliwościami ze strony układu pokarmowego (przede wszystkim bólem brzucha), wysypką, zapaleniem spojówek, czasem bólem głowy i wieloma innymi symptomami. Charakterystyczne dla choroby jest także zajęcie układu krążenia – w ostrym stanie pacjenci rozwijają objawy niewydolności serca, natomiast trwałym powikłaniem może być powstanie tętniaków tętnic wieńcowych. Takie dzieci mają zwiększone ryzyko zawału serca, a także innych poważnych problemów w przyszłości i wymagają leczenia profilaktycznego przez całe życie. PIMS nie ma związku z ciężkością przebiegu COVID-19 – powikłanie dotyka także dzieci, które przeszły zakażenie SARS-Cov-2 bezobjawowo.
|
|