|
Kardiochirurg z USK dr Roman Przybylski uhonorowany tytułem Rycerza Prawego Serca |
|
Kardiochirurg z USK dr Roman Przybylski uhonorowany tytułem Rycerza Prawego Serca
Dr Roman Przybylski, pełniący obowiązki kierownika Katedry Kardiochirurgii i Transplantacji Serca Uniwersytetu Medycznego oraz Oddziału Kardiochirurgii w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu, otrzymał prestiżową nagrodę Rycerza Prawego Serca za wybitne osiągnięcia w leczeniu zatorowości płucnej i nadciśnienia płucnego. Nagroda została wręczona w Zabrzu podczas gali 13 Ogólnopolskiej Konferencji Sekcji Krążenia Płucnego Polskiego Towarzystwa Kardiologicznego.
Rycerz Prawego Serca to wyróżnienie przyznawane od kilkunastu lat osobom szczególnie zasłużonym dla rozwoju medycyny w zakresie krążenia płucnego. Laureatami nagrody są najwybitniejsi eksperci m. in. prof. Adam Torbicki, światowej sławy kardiolog i ekspert w zakresie leczenia nadciśnienia płucnego oraz prof. Hiromi Matsubara, japoński ekspert w dziedzinie balonowej angioplastyki płucnej. Statuetkę Rycerza Prawego Serca przyznaje sekcja Krążenia Płucnego Polskiego Towarzystwa Kardiologicznego. W tym zacnym gronie wyróżnionych znalazł się również dr Przybylski.
– Ta nagroda to ogromne wyróżnienie, ale trzeba pamiętać, że siłą tego co robimy, jak działamy i jakie odnosimy sukcesy jest zespół, z którym pracuję. Szczególnie mowa o anestezjologach, kardiologach, pielęgniarkach, rehabilitantach i wszystkich osobach, które pracują z pacjentami przeszczepowymi lub zakrzepowo-zatorowym nadciśnieniem płucnym. To nie jest tak, że tylko jeden chirurg pracuje na sali operacyjnej. To jest cały szlak, indywidualna droga pacjenta, a żeby mu skutecznie pomóc, potrzebny jest cały zespół – podkreśla znaczenie pracy zespołowej dr Roman Przybylski.
***
Dr Roman Przybylski – kardiochirurg i transplantolog – jest cenionym specjalistą i nauczycielem akademickim, który od ponad 20 lat zajmuje się leczeniem operacyjnym serca. Jest autorem lub współautorem wielu publikacji naukowych i kilkunastu podręczników akademickich. Jest także aktywnym członkiem Sekcji Krążenia Płucnego Polskiego Towarzystwa Kardiologicznego.
Z USK związany od października 2019 r., pełni funkcję kierownika Oddziału Kardiochirurgii. Wcześniej wieloletni zastępca prof. Mariana Zembali w Śląskim Centrum Chorób Serca w Zabrzu, gdzie był odpowiedzialny za program przeszczepów serca u dzieci i dorosłych. Szkolił się także w Deborah Heart and Lung Center w USA oraz Joseph Lunenfeld Cardiac Research Center w Holandii. Tytuł doktora nauk medycznych został mu nadany w 2002 r.
Na zaproszenie, rektora Uniwersytetu Medycznego, prof. dra hab. Piotra Ponikowskiego rozpoczął razem z zespołem program przeszczepiania serca we Wrocławiu, gdzie od 2021 r. przeprowadzono do dziś 125 transplantacji.
Specjalizuje się m.in. w leczeniu wad zastawkowych (plastyki), chirurgii aorty, chirurgii wieńcowej, przewlekłej zatorowości płucnej oraz leczeniu wad wrodzonych serca u dorosłych.
Wraz ze swoim zespołem przeprowadził w USK spektakularny i pierwszy na Dolnym Śląsku zabieg autotransplantacji serca (wycięcie i wyjęcie serca z klatki piersiowej, usunięcie mas nowotworowych, wszczepienie serca „na miejsce”). Rozpoczął także na Dolnym Śląsku programy operacyjnego leczenia chorych z przewlekłym zakrzepowo-zatorowym nadciśnieniem płucnym a także mechanicznego wspomagania krążenia.
W latach 2012-2016 był członkiem zarządu Polskiego Towarzystwa Kardio-Torakochirurgii. Członek honorowy Ukraińskiego Towarzystwa Kardiochirurgii i Chirurgii Naczyniowej. Otrzymał Zespołową Nagrodę Ministra Zdrowia za wdrożenie pierwszego w Polsce funkcjonującego programu transplantacji płuc.
|
|
Msza Pamięci – 5 listopada na Ostrowie Tumskim |
|
Msza Pamięci – 5 listopada na Ostrowie Tumskim
Zgodnie z 20-letnią tradycją serdecznie zapraszamy na listopadową Mszę Świętą, podczas której wspólnie uczcimy pamięć Pacjentów Kliniki Transplantacji, Szpiku, Onkologii i Hematologii Dziecięcej USK we Wrocławiu, którzy przegrali walkę z chorobą nowotworową.
Tegoroczne spotkanie odbędzie się w niedzielę, 5 listopada o godzinie 12.30, w urokliwym Kościele Świętego Krzyża na Ostrowie Tumskim. Zachęcamy do uczestnictwa we wspólnej Eucharystii oraz otoczenia modlitwą Rodziny i Bliskich. Podczas mszy towarzyszyć nam będzie orkiestra Stowarzyszenia „Muzyczna Wisznia Mała”.
Po uroczystości religijnej serdecznie zapraszamy na chwilę rozmowy i podzielenie się swoimi wspomnieniami oraz doświadczeniami. To wyjątkowa okazja, aby wzajemnie wesprzeć się w trudnych chwilach i wzmacniać naszą wspólnotę.
|
|
USK z dotacją na hematoonkologię na miarę XXI wieku |
USK z dotacją na hematoonkologię na miarę XXI wieku
171 mln zł dla Uniwersyteckiego Szpitala Klinicznego na budowę nowego ośrodka, który pozwoli na konsolidację świadczeń onkologicznych w USK przy ul. Borowskiej. To efekt rozstrzygnięcia konkursu Funduszu Medycznego, które ogłoszono w piątek, 13 października.
Projekt USK pozwoli na scentralizowanie działalności leczniczej z zakresu hematoonkologii i onkologii, które obecnie realizowane są w 3 różnych lokalizacjach, a część w budynkach które pochodzą z przełomu XIX i XX wieku. Najnowsza inwestycja, która powstanie w kampusie przy ul. Borowskiej nie tylko skróci proces diagnostyczno-leczniczy, ale też poprawi bezpieczeństwo pacjentów. A tych przybywa. Choroby nowotworowe stanowią jedną z najczęstszych przyczyn zgonów Polaków. Zgodnie z prognozami epidemiologicznymi w ciągu najbliższych 10 lat liczba pacjentów onkologicznych zwiększy się o 28 %. Same zaś nowotwory układu krwiotwórczego stanowią ponad 11 % wszystkich chorób nowotworowych występujących na Dolnym Śląsku. Klinika Hematologii, Nowotworów Krwi i Transplantacji Szpiku USK we Wrocławiu jest liderem w opiece hematologicznej w województwie i obejmuje opieką ok. 60 % chorych z Dolnego Śląska, co więcej 80 % pacjentów leczonych w klinice to pacjenci chorzy onkologicznie.
– Od lat prowadzimy działania, by pomóc pacjentom z podejrzeniem oraz chorobą nowotworową. Wspieramy w poruszaniu się po systemie, ale też dostępie do świadczeń opieki zdrowotnej, która jest oferowana na najwyższym poziomie. Mamy nielimitowane świadczenia z zakresu diagnostyki oraz leczenia chorób nowotworowych i przyjętą ustawę o Krajowej Sieci Onkologicznej. Te wszystkie działania nie byłyby w pełni realizowane, gdyby nie dopełnienie oferty, czyli inwestycje w działalność szpitali, oferujące pomoc pacjentom z chorobami nowotworowymi. Stąd ostatnie rozstrzygnięcie konkursów na infrastrukturę onkologiczną z Funduszu Medycznego – mówi Filip Nowak, prezes Narodowego Funduszu Zdrowia, który w imieniu minister zdrowia, Katarzyny Sójki i wiceministra Marcina Martyniaka wręczył dla USK symboliczny czek z dofinansowaniem.
– Po raz kolejny spełniło się moje wielkie marzenie. Ważne dla Uniwersytetu Medycznego we Wrocławiu i Uniwersyteckiego Szpitala Klinicznego, ale przede wszystkim ważne dla pacjentów. Kilka lat temu wybudowaliśmy Klinikę Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej – kierowaną dziś przez prof. Krzysztofa Kałwaka. Powstał szpital na miarę 21 wieku. Teraz taki sam zaoferujemy dorosłym pacjentom. Budynek nie leczy, ale trudno leczyć bez niego. Inwestycja – i to mogę zagwarantować – zwróci się w 100 procentach, a zespół specjalistów i nowoczesne leczenie już mamy. Przypomnę, że to tu rozwijane są terapie CAR-T, klinika prof. Tomasza Wróbla przoduje w liczbie przeszczepów szpiku. Teraz zwiększymy dostępność do świadczeń poprzez poszerzenie oferty oddziału jednego dnia – kierunku, który od lat rozwijamy w Uniwersyteckim Szpitalu Klinicznym. Cieszę się, że po raz kolejny nasz wniosek zyskał pozytywną opinię. Wierzę, że podpiszemy także umowę i będziemy mogli rozpocząć realne działania
– zapowiada prof. dr hab. Piotr Ponikowski, rektor Uniwersytetu Medycznego we Wrocławiu.
– Decyzja o wsparciu finansowym budowy nowego szpitala, to bardzo dobra wiadomość nie tylko dla nas, ale przede wszystkim dla naszych pacjentów. Tak naprawdę to wiele lat starań, by kliniki zlokalizowane w różnych częściach Wrocławia finalnie zgromadzić w jednym miejscu – kampusie, przy ul. Borowskiej. To kolejna inwestycja, która pozwoli na skupienie różnych obszarów klinicznych w pobliżu, ale oczywiście to nie koniec naszych planów rozwoju. Najnowsza inwestycja pozwoli nie tylko na lepsze warunki opieki nad pacjentami, ale też poprawi pracę lekarzy i będzie wspierać dydaktykę – dodaje Marcin Drozd, dyrektor Uniwersyteckiego Szpitala Klinicznego.
– Co dziesiąty pacjent chory na nowotwór, to pacjent z nowotworem krwi – z białaczką, chłoniakiem czy szpiczakiem plazmocytowym. Te choroby są potencjalnie uleczalne, a jeśli nawet nie są wyleczalne możemy w istotny sposób wydłużyć życie pacjenta. Przeniesienie kliniki ze starej lokalizacji do głównego kampusu pozwoli nam na poprawę jakości opieki nad pacjentami. Dzięki takiej konsolidacji możemy korzystać z doświadczenia wszystkich specjalistów – kardiologów, nefrologów, gastroenterologów czy chirurgów. To wszystko pozwoli nam na bardziej kompleksową opiekę, na poprawienie wyników leczenia. Nie same leki leczą – doświadczenie lekarzy jest tu kluczowe. I ten projekt również to zakłada – podsumowuje prof. dr hab. n. med. Tomasz Wróbel, kierownik Katedry i Kliniki Hematologii, Nowotworów Krwi i Transplantacji Szpiku USK we Wrocławiu.
***
Projekt: Budowa budynku w celu konsolidacji świadczeń onkologicznych w Uniwersyteckim Szpitalu Klinicznym im. Jana Mikulicza-Radeckiego we Wrocławiu
Wartość inwestycji: 180 mln zł, planowane dofinansowanie w ramach Funduszu Medycznego
(171 mln zł)
Według planu powstanie nowy 4-kondygnacyjny budynek (pomiędzy budynkiem głównym USK a Kliniką Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej), w którym zlokalizowane zostaną skonsolidowane świadczenia onkologiczne realizowane w Uniwersyteckim Szpitalu Klinicznym im. Jana Mikulicza Radeckiego we Wrocławiu. Do obiektu o łącznej powierzchni użytkowej ponad 13 tys. m2 zaplanowano przeniesienie oddziałów z dotychczasowych lokalizacji: Oddz. Kliniczny Hematologii (z ośrodkiem badań klinicznych), Oddz. Kliniczny Transplantacji Szpiku (z Pracownią Aferez), Oddz. Kliniczny Hematologiczny Pobytu Dziennego, Oddz. Onkologii Klinicznej (stacjonarny) z Dziennym Oddziałem Onkologii oraz pozostałe jednostki – pracownie, laboratoria, poradnie oraz bank tkanek i komórek krwiotwórczych. Dzięki temu USK nie tylko będzie miał możliwość realizowania najnowocześniejszych technik leczenia o udowodnionej skuteczności, ale także zwiększy efektywność wykorzystania specjalistów i nowoczesnego sprzętu, a także utrzyma potencjał nowoczesnego oddziału transplantacji szpiku, na którym przeprowadzane są transplantacje komórek krwiotwórczych oraz terapie komórkowe CAR-T.
***
Klinika Hematologii, Nowotworów Krwi i Transplantacji Szpiku w liczbach:
- 18.000 porad ambulatoryjnych rocznie,
- 5.000 hospitalizacji jednodniowych rocznie,
- 1.200 hospitalizacji rocznie,
- 1.000 aferez leczniczych rocznie,
- 120-140 transplantacji rocznie




Autor wizualizacji: Pracoffnia S.C., główny projektant: dr inż. arch. Jerzy Gomółka |
|
Ponad 27 milionów złotych na cyfryzację badań klinicznych przekazane |
|
Ponad 27 milionów złotych na cyfryzację badań klinicznych przekazane
4.10.2023
Był konkurs, jest czek, a będzie projekt. Uniwersytet Medyczny, Uniwersytecki Szpital Kliniczny we Wrocławiu oraz Uniwersytet Ekonomiczny otrzymały specjalny grant w wysokości ponad 27 mln zł. Fundusze w formie symbolicznego czeku przekazano w środę, 4 października podczas uroczystości w Urzędzie Marszałkowskim Województwa Dolnośląskiego. Środki te umożliwią realizację działań na rzecz cyfryzacji badań klinicznych poprzez wykorzystanie danych zdrowotnych pacjentów.
Celem Regionalnego Centrum Medycyny Cyfrowej (RCMC), bo o nim mowa, jest stworzenie nowoczesnej infrastruktury informatycznej, która umożliwi integrację danych medycznych, poprawę jakości i dostępności usług zdrowotnych oraz rozwój badań naukowych i innowacji w dziedzinie medycyny cyfrowej. Projekt zakłada zebranie w jednym miejscu informacji z systemów laboratoryjnych, patomorfologicznych, radiologicznych, szpitalnych. Oprócz tego planowane jest opracowanie algorytmów predykcyjnych, które będą wykorzystane do przewidywania ryzyka powikłań lub zdarzeń pilnych, takich jak hospitalizacje czy zgon pacjenta. Wszystko to z zachowaniem poufności danych osobowych.
Twórcy projektu mieli na uwadze interdyscyplinarność, dlatego zbudowano zespół ekspertów, który pracował nad ostateczną ideą przyświecającą przedsięwzięciu. Projekt RCMC przygotowany przez Uniwersytet Medyczny wspólnie z partnerami – Uniwersyteckim Szpitalem Klinicznym i Akademią Ekonomiczną zajął pierwsze miejsce w konkursie Agencji Badań Medycznych.
– Otwieramy zupełnie nowy etap w realizacji projektów naukowych w Polsce – podkreśla rektor Uniwersytetu Medycznego we Wrocławiu, prof. Piotr Ponikowski. – Jesteśmy do tego dobrze przygotowani, to element konsekwentnie realizowanej w ostatnich latach strategii. Utworzyliśmy biobank, który pierwszy w Polsce otrzymał akredytację. Przez dwa lata prowadziliśmy wspólnie z Uniwersytetem Ekonomicznym projekt HeartBIT_4.0, w ramach którego ze specjalistami od big data szukaliśmy wspólnego języka w zakresie rozumienia danych. Te doświadczenia zaowocowały najlepiej ocenionym w Polsce projektem, który stawia na interdyscyplinarność i wykorzystuje potencjał, jaki daje Uniwersytecki Szpital Kliniczny we Wrocławiu. Co więcej, zapewni szpitalowi szansę lepszego wykorzystania danych, które już posiada. Skoncentrujemy się na chorobach rzadkich oraz kardiologii z naciskiem na niewydolność serca. W pierwszym aspekcie chcemy zidentyfikować obszary diagnostyczne, które można udoskonalić dzięki innowacyjnym metodom analitycznym, co pozwoli uzyskać czytelny obraz z różnorodnych danych. W przypadku kardiologii naszym celem będzie precyzyjne personalizowanie terapii i identyfikacja chorych wymagających pilnej interwencji. Oba modele będą wspierane przez obszar patomorfologii, radiologii oraz biobankowania.
– Projekt Regionalnego Centrum Medycyny Cyfrowej pokazuje praktyczny wymiar współpracy wielu jednostek, które mają jeden cel – wspieranie rozwoju nauki, badań, co w pozytywny sposób będzie oddziaływać na pacjentów. Żyjemy w świecie danych oraz informacji i te informacje są szczególnie ważne w obszarze medycyny. Nie ma postępu bez dobrych badań i dokładnych wyników. Zebranie danych z wielu podmiotów w jednym miejscu to spory krok, ale jeszcze ciekawiej wygląda wykorzystanie tych danych, w rozwoju technologii związanych ze sztuczną inteligencją – dodaje Marcin Drozd, dyrektor Uniwersyteckiego Szpitala Klinicznego.
W ramach RCMC dane będą zbierane z kilku źródeł m.in.: systemów informatycznych Centrum Wsparcia Badań Klinicznych Uniwersytetu Medycznego, Uniwersyteckiego Szpitala Klinicznego, Biobanku UMW a także wielu innych np. regionalnej i krajowej sieci współpracy naukowej w dziedzinie kardiologii i chorób rzadkich, w tym wrodzonych zaburzeń metabolicznych i cukrzycy typu I, a także danych z aparatury medycznej używanej w szpitalu oraz w jednostkach akademickich.
Jest to szczególnie istotne w przypadku chorób rzadkich, w leczeniu których istnieją takie problemy jak trudna diagnoza i skomplikowana koordynacja opieki medycznej, biorąc pod uwagę niską częstość występowania tych chorób w populacji oraz ilość danych genetycznych i klinicznych dotyczących ich specyfiki. Cyfrowa, szybka wymiana danych pomoże w zwiększeniu możliwości badań naukowych i zlikwidowaniu wspomnianych deficytów.



|
|
Okulistyczne kontrowersje – „mniej za więcej, czy więcej za mniej”? |
Okulistyczne kontrowersje – „mniej za więcej, czy więcej za mniej”?
W dniach 28-30 września br. we Wrocławiu odbywa się XIII edycja Międzynarodowej Konferencji Okulistyka-Kontrowersje, organizowana przez Katedrę i Klinikę Okulistyki Uniwersytetu Medycznego we Wrocławiu. To wyjątkowe wydarzenie naukowe, które co roku gromadzi setki specjalistów z dziedziny okulistyki z kraju i zagranicy. Konferencja objęta honorowym patronatem dyrektora Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
Jednym z punktów programu konferencji jest Debata Oksfordzka, która poruszy ważny problem etyczny: czy w okulistyce należy stosować bardzo drogie metody leczenia dla nielicznych pacjentów, czy też skupić się na tańszych terapiach dla większej liczby chorych. Jednostkami chorobowymi, które zostaną poddane pogłębionej dyskusji będą m.in. odwarstwienie siatkówki, urazy gałki ocznej czy neuropatia.
Konferencja ma na celu zaprezentowanie najnowszych osiągnięć i trendów w diagnostyce i leczeniu chorób oczu również ze wsparciem algorytmów sztucznej inteligencji. Wydarzenie jest okazją do wymiany doświadczeń i poglądów, a także polemiki na tematy kontrowersyjne i często niejednoznaczne. Uczestnicy będą mieli okazję wysłuchać wykładów i prezentacji renomowanych ekspertów z ośrodków uniwersyteckich m.in. Wrocławia, Gdańska i Lublina. Uczestnicy wezmą udział w debatach, kursach i warsztatach, a także zapoznają się z najnowszymi technologiami.
XIII edycja Międzynarodowej Konferencji Okulistyka-Kontrowersje jest nie tylko doskonałą okazją do poszerzenia wiedzy i umiejętności, ale także do nawiązania kontaktów i integracji środowiska okulistycznego. Cieszymy się, że Wrocław – miasto pełne historii, kultury i uroku, kolejny raz staje się miejscem spotkań tak licznego grona naukowego.
Więcej informacji o konferencji można znaleźć na stronie internetowej:
https://ok2023.pl/
|
|
Uniwersytet Medyczny we Wrocławiu stworzy Regionalne Centrum Medycyny Cyfrowej |
Uniwersytet Medyczny we Wrocławiu stworzy Regionalne Centrum Medycyny Cyfrowej
Pierwsze miejsce w konkursie Agencji Badań Medycznych na tworzenie i rozwój Regionalnych Centrów Medycyny Cyfrowej zajął projekt Uniwersytetu Medycznego we Wrocławiu wraz z konsorcjantami, Uniwersyteckim Szpitalem Klinicznym we Wrocławiu i Uniwersytetem Ekonomicznym we Wrocławiu. Grant w wysokości ponad 27 milionów złotych na rzecz cyfryzacji badań klinicznych umożliwi maksymalne wykorzystanie danych zdrowotnych pacjentów.
– To pierwszy krok w kierunku szerokiego zaimplementowania medycyny cyfrowej. Koncentrujemy się na interdyscyplinarności i tworząc projekt RCMC, zbudowaliśmy interdyscyplinarny zespół, który pozwolił na stworzenie idei RCMC - wyjaśnia dr Agnieszka Matera-Witkiewicz, koordynatorka projektu.
– Planujemy zaproponować działania do dwóch ważnych obszarów klinicznych. W naszym projekcie planujemy wykazać korzyści z wdrożenia medycyny cyfrowej w obszarze: chorób rzadkich (które dotyczą mniejszych populacji pacjentów) oraz chorób sercowo naczyniowych (szczególnie wśród pacjentów z niewydolnością serca (NS), gdzie dysponujemy dużą populacją chorych, których źródłem mogą być zarówno ośrodki wrocławskie jak i ośrodki
z całego regionu) - dodaje.
Kluczem interdyscyplinarność
Gromadzenie danych obejmie źródła takie jak: system informatyczny Uniwersyteckiego Centrum Wsparcia Badań Klinicznych, system szpitalny z współpracującego z UMW Uniwersyteckiego Szpitala Klinicznego (USK), system informatyczny Biobanku UMW oraz inne źródła (np. regionalne sieci współpracy naukowej w obszarze kardiologii, krajowe sieci chorób rzadkich, w tym wrodzonych chorób metabolicznych i cukrzycy typu I czy też dane źródłowe z aparatury medycznej wykorzystywanej w USK i/lub UCWBK).
Obecnie, w chorobach rzadkich obszarami problematycznymi są m.in. trudności diagnostyczne oraz brak koordynacji działań medycznych z uwzględnieniem niskiej częstości występowania poszczególnych chorób rzadkich w populacji oraz dużej ilości danych genotypowo-klinicznych obejmujących specyfikę chorób rzadkich. – Stąd w tym obszarze planujemy zidentyfikować obszary diagnostyczne, które można udoskonalić poprzez zastosowanie innowacyjnych narzędzi analitycznych konsolidujących różnorodne dane biologiczne, kliniczne i środowiskowe oraz algorytmy, które wskażą ważne korelacje (np. genomowo-środowiskowe, diagnostyczno-społeczne czy diagnostyczno-ekonomiczne), celem realnego usprawnienia procesu diagnostycznego, co wpłynie na ustalenie właściwej terapii i poprawę jakości życia pacjentów – dodaje dr Matera-Witkiewicz.
We współczesnej kardiologii (dziedzinie, która dotyczy coraz większych populacji) wyzwaniem będzie efektywne i jak najbardziej precyzyjne personalizowanie terapii, oparte o wyłanianie podgrup pacjentów o podobnym profilu klinicznym oraz o predykcję w zakresie hospitalizacji i zgonów, co umożliwi identyfikację chorych wymagających najpilniejszych interwencji. – Stąd też w obszarze kardiologicznym planujemy testować i implementować algorytmy grupujące, predykcyjne i klasyfikujące. Oba modele będą wspierane przez obszar patomorfologii, radiologii oraz biobankowania w standardzie omics grade (w tym sekwencjonowania/analiz omicznych) zarówno jako narzędzi, które będą również generatorami danych i informacji dla RCMC jak i jako obszarów, które też można udoskonalić (np. przyspieszając analizę danych obrazowych) – dodaje.
– Projekt RCMC pozwoli na zebranie w jednym miejscu informacji z systemów laboratoryjnych, patomorfologicznych, radiologicznych, szpitalnych. Za sprawą tych danych oraz wytworzonych prac naukowych, będziemy w stanie poprawić skuteczność leczenia pacjentów, a także zdecydowanie wpłyniemy na proces edukacyjny personelu medycznego – mówi Marcin Drozd, dyrektor Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
– Ponadto planujemy opracowywać algorytmy predykcyjne, które będą wykorzystane do przewidywania ryzyka powikłań lub zdarzeń pilnych, takich jak hospitalizacje czy zgon pacjenta. Wszystko to z zachowaniem poufności danych osobowych – dodaje.
Przełomowy moment w opiece zdrowotnej i medycznych badaniach naukowych
Jak podaje ABM w oficjalnym komunikacie, stworzenie RCMC przyczyni się do rozwoju rozwiązań IT z zakresu medycyny cyfrowej pozwalających na analizę danych medycznych czy narzędzi ułatwiających pracę lekarzy. Przełoży się to na poprawę skuteczności leczenia pacjentów i ich dostępu do innowacyjnych terapii, co w efekcie pozwoli zaspokoić potrzeby zdrowotne społeczeństwa i zlikwidować bariery obecnie występujące w systemie opieki medycznej. Centra mają wprowadzić Polskę do ligi światowych liderów w zakresie medycyny cyfrowej. Mają też pełnić rolę katalizatora innowacji w opiece zdrowotnej, redefiniując badania medyczne i opiekę nad pacjentem, wprowadzając tym samym nasz kraj w nową erę medycyny.
Projekt: Medycyna Cyfrowa: innowacyjne podejście do diagnostyki i terapii w oparciu o naukę -
RCMC "DISRUPTOR" w UMW
Koordynatorka projektu: dr Agnieszka Matera-Witkiewicz
Zespół interdyscyplinarny:
Wsparcie oraz obszar kardiologii i współprace w regionie - dr hab. Robert Zymliński
Al/sztuczna inteligencja, dane i algorytmy – dr Agnieszka Siennicka oraz dr Maciej Pondel
Obszar IT, rozwiązania systemowe USK - dyrektor Marcin Drozd, Damian Fedorczuk
Obszar IT, rozwiązania systemowe UMW- Wojciech Mech i Krzysztof Hebzda
Biobankowanie/sekwencjonowanie – dr Agnieszka Matera-Witkiewicz i Magdalena Krupińska
Obszar Patomorfologii – dr hab. Piotr Donizy
Obszar chorób rzadkich oraz kontekst danych genetycznych jako potencjał do rozwoju na bazie RCMC – prof. dr hab. Robert Śmigiel
Wpływ rozwiązań projektu na zdrowie publiczne w kontekście rozwoju i innowacji oraz efekty ekonomiczne – dr Łukasz Rypicz
Wsparcie ze strony UCWBK - Dorota Stefanicka-Wojtas i Katarzyna Arczyńska
Informacja prasowa przygotowana przez Uniwersytet Medyczny we Wrocławiu.

Fot. ilustracyjne: Tomasz Modrzejewski UMW
|
|
Do rozwoju chirurgii robotycznej potrzebni są wykształceni specjaliści |
|
Do rozwoju chirurgii robotycznej potrzebni są wykształceni specjaliści
W lipcu br. w Uniwersyteckim Centrum Chirurgii Robotycznej (UCCR) we Wrocławiu przeprowadzono pierwszą operację w asyście robota da Vinci. Do tej pory w ośrodku przeprowadzono 52 zabiegi prostatektomii. Teraz czas na intensywne szkolenie specjalistów.
– W UCCR, poza leczeniem pacjentów, będziemy rozwijać edukację i naukę – zapowiedział rektor Uniwersytetu Medycznego we Wrocławiu (UMW) prof. Piotr Ponikowski podczas oficjalnego otwarcia centrum 20 września br., gratulując dr hab. Bartoszowi Małkiewiczowi zamknięcia kolejnego etapu tego projektu. W uroczystości wzięli udział m.in. wiceminister edukacji i nauki Wojciech Murdzek, wojewoda dolnośląski Jarosław Obremski, przedstawiciele zarządu województwa dolnośląskiego Marcin Krzyżanowski i Krzysztof Maj. Nie mogło zabraknąć symbolicznego przecięcia wstęgi – tym razem z chirugiczno-robotyczną precyzją dokonał tego za pomocą robota da Vinci dr hab. Bartosz Małkiewicz, koordynator Uniwersytetu Medycznego we Wrocławiu ds. UCCR.
Wiceminister edukacji i nauki Wojciech Murdzek podkreślił, że jesteśmy świadkami momentu istotnego w rozwoju uczelni i szpitala, ale nie tylko. Dziś nowoczesne technologie wspierają wiedzę i zdolności człowieka, a umiejętności korzystania z nich powinny być standardem w kształceniu przyszłych lekarzy.
– Życzę państwu, aby wasze plany i marzenia były zawsze na wysokim poziomie. Wiem też, że poprzeczka postawiana jest tu wysoko przez pana profesora Ponikowskiego.
Chirurgia robotyczna w Polsce rozwija się w szybkim tempie. Aby ten trend utrzymać, nie wystarczy mieć robota – potrzebni są specjaliści, którzy potrafią wykonać zabieg z jego użyciem. We wrocławskim UCCR już teraz lekarze szkolą się w tej technice operacyjnej, nabierając doświadczenia. Planuje się iść dalej w tym kierunku, wykorzystując maksymalnie potencjał ośrodka.
– Od początku założenie było takie, by działalność UCCR nie ograniczała się tylko do obszaru klinicznego, ale by stał się on interdyscyplinarnym ośrodkiem naukowo-dydaktycznym, unikatowym w skali kraju – wyjaśnia dr hab. Bartosz Małkiewicz. – Zaczęliśmy od operacji radykalnego usunięcia prostaty, bo do niedawna była to jedyna procedura robotyczna w Polsce refundowana przez NFZ. Równolegle prowadziliśmy szkolenia urologów operatorów i lekarzy asystujących, anestezjologów oraz pielęgniarek. Teraz dołączą do nich operatorzy innych specjalizacji, m.in. chirurdzy onkologiczni i ginekolodzy. To konieczność, by dostosować zasoby wykwalifikowanej kadry medycznej do rosnącej liczby refundowanych procedur robotycznych.
Robot to tylko narzędzie
Dynamiczny rozwój chirurgii robotycznej w Polsce nastąpił po wprowadzeniu w kwietniu ub. roku refundacji przez NFZ zabiegów prostatektomii u pacjentów z rakiem stercza. W sierpniu br. w koszyku świadczeń gwarantowanych znalazły się dwa kolejne zabiegi robotowe: w leczeniu raka endometrium oraz raka jelita grubego.
– Obecnie roboty chirurgiczne pracują w ok. 40 szpitalach w Polsce, ale to się szybko zmienia, bo systemy te są montowane w kolejnych ośrodkach z miesiąca na miesiąc, z tygodnia na tydzień – mówi prof. Tomasz Szydełko, kierownik Uniwersyteckiego Centrum Urologii UMW i krajowy konsultant w dziedzinie urologii. – Tak dynamiczny rozwój krajowej robotyki stawia przed nami pewne wyzwania. Tzw. robot chirurgiczny tak naprawdę nie jest robotem, a jedynie narzędziem chirurgicznym. Brakuje mu przecież autonomicznej inteligencji i możliwości samodzielnego operowania. Nie ma operacji robotycznej bez dobrze wykształconego chirurga.
W opinii prof. Tomasza Szydełki, wszystkie specjalności zabiegowe powinny mieć w programie kształcenia robotykę. Dokonało się to już w urologii, w której w programie specjalizacyjnym, obowiązującym od tego roku, zostały wprowadzone obowiązkowe staże w ośrodkach zajmujących się chirurgią robotową. W jakich ośrodkach powinny się odbywać takie staże?
– W moim przekonaniu idealnie się do tego nadają ośrodki uniwersyteckie, które mają jednocześnie doświadczenie w dydaktyce i chirurgii robotowej – uważa konsultant krajowy w dziedzinie urologii. – Dzięki temu potrafią tak zaplanować kształcenie, by chirurg już po kilku kursach mógł samodzielnie przeprowadzać zabiegi. Tego rodzaju szkolenie powinni przechodzić nie tylko lekarze operatorzy, ale także asystenci, anestezjolodzy i pielęgniarki. W operacji robotowej bierze bowiem udział cały zespół ludzi, których trzeba nie tylko kształcić, ale którym należy także zapewnić dostęp do informacji. Uniwersytecki Szpital Kliniczny i Uniwersytet Medyczny we Wrocławiu to ośrodek, który tego typu szkolenie może prowadzić na bardzo wysokim poziomie.
Prowadzenie specjalistycznych szkoleń według najwyższych standardów w UCCR zapewnia doświadczona kadra medyczna i dydaktyczna, dysponująca sprzętem z górnej półki. Poza samym robotem da Vinci Xi, sala robotyczna UCCR wyposażona jest w nowoczesny system multimedialny, który umożliwia transmisję na żywo z prowadzonych operacji i dwukierunkowy kontakt pomiędzy zespołem operacyjnym a słuchaczami.
Potrzebne wsparcie finansowe
W dalszej perspektywie planowane jest także udostępnienie UCCR na potrzeby nauczania studentów kierunku lekarskiego, by mogli poznać najnowsze metody terapeutyczne w okresie szkolenia klinicznego. Dostosowanie jednostki do celów dydaktycznych (m.in. druga konsola operatora z symulatorem, fantomy dla chirurgii robotycznej) wymaga dodatkowych środków, o które UCCR będzie aplikować m.in. w ramach konkursu FERS+, we współpracy z Centrum Zarządzania Projektami UMW.
– Planujemy szkolenia teoretyczne i praktyczne na różnych poziomach kształcenia kadr medycznych, także o zasięgu międzynarodowym z udziałem ekspertów w chirurgii robotycznej – dodaje dr hab. Bartosz Małkiewicz. – Jednym z naszych celów w tym obszarze jest np. tworzenie i wdrażanie programów szkoleniowych w terapii nowotworów układu moczowo-płciowego. W działalności naukowej nastawiamy się m.in. na prowadzenie innowacyjnych kierunków badań i prac rozwojowych z wykorzystaniem techniki robotycznej i np. technik rozszerzonej rzeczywistości, których celem jest rozszerzenie potencjału wykorzystania systemu chirurgii robotycznej. Poprzez udział w międzynarodowym projekcie ROSE, do którego oprócz UCCR zostały również zaproszone ośrodki chirurgii robotycznej z 10 krajów europejskich, będziemy mieli też możliwość interdyscyplinarnej analizy efektywności klinicznej, szkoleniowej i nowych rozwiązań w obszarze chirurgii robotycznej. W planach mamy tworzenie wysokiej jakości prospektywnych baz danych klinicznych. To podstawa do realizacji projektów badawczych i pozwalających na udział w projektach międzynarodowych. Od strony klinicznej, biorąc pod uwagę doświadczenie naszych operatorów, powinniśmy być ośrodkiem referencyjnym w zakresie chirurgii robotycznej i będziemy o to zabiegać, intensyfikując pracę kliniczną w pierwszym okresie działalności UCCR.
https://youtu.be/O5_3h4a_lmI
|
|
Marcin Drozd dyrektorem Uniwersyteckiego Szpitala Klinicznego we Wrocławiu |
|
Marcin Drozd dyrektorem Uniwersyteckiego Szpitala Klinicznego we Wrocławiu
Zakończyło się postępowanie konkursowe w sprawie wyboru dyrektora Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. Członkowie komisji nie mieli wątpliwości co do wyboru kandydatury Marcina Drozda, dotychczas w funkcji p.o. dyrektora USK.
Marcin Drozd z wykształcenia jest lekarzem internistą i kardiologiem, absolwentem Wydziału Lekarskiego Uniwersytetu Medycznego we Wrocławiu. Ukończył także studia MBA na renomowanej Akademii im. Leona Koźmińskiego w Warszawie.
Z Uniwersyteckim Szpitalem Klinicznym we Wrocławiu, największą placówką ochrony zdrowia na Dolnym Śląsku, związany jest od 2019 r., gdzie przez ostatnie dwa lata pełnił funkcję Z-cy Dyrektora ds. Medycznych. Jest także cenionym nauczycielem akademickim, który dzieli się swoją wiedzą i doświadczeniem z młodymi adeptami medycyny. Od kilku lat jest członkiem European Society of Cardiology oraz Polskiego Towarzystwa Kardiologicznego.
Dyrektor Marcin Drozd jest także społecznikiem zaangażowanym w działania dla seniorów. Od 2016 roku jest członkiem Rady Fundatorów Fundacji „Wspierajmy Seniorów”, a jego aktywność w fundacji ma niebagatelne znaczenie dla integracji seniorów z lokalnym środowiskiem oraz promocji ich aktywności fizycznej, umysłowej i społecznej.
Misja nowego dyrektora Uniwersyteckiego Szpitala Klinicznego we Wrocławiu jest jasna - kontynuacja doskonałej opieki zdrowotnej, realizacja sztandarowych w USK projektów, takich jak budowa Zintegrowanego Centrum Pediatrycznego, oraz dążenie do rozwoju szpitala uniwersyteckiego jako lidera innowacji w obszarze ochrony zdrowia i wiodącego ośrodka nie tylko w skali kraju.

|
|
Rusza realizacja Zintegrowanego Centrum Pediatrycznego w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu |
|
Rusza realizacja Zintegrowanego Centrum Pediatrycznego w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu
-
Uniwersytecki Szpital Kliniczny (USK) im. Jana Mikulicza-Radeckiego we Wrocławiu rozpoczyna realizację budowy Zintegrowanego Centrum Pediatrycznego (ZCP). Dzisiaj została podpisana umowa z Ministerstwem Zdrowia na sfinansowanie przedsięwzięcia.
-
To sztandarowa inwestycja Uniwersyteckiego Szpitala Klinicznego i Uniwersytetu Medycznego we Wrocławiu. Całkowity koszt budowy ZCP ma wynieść ponad 223 mln zł. USK we Wrocławiu pozyskał środki finansowe w wysokości ponad 201 mln zł z Funduszu Medycznego.
-
Budowa ZCP ma przede wszystkim zabezpieczyć kompleksowe i specjalistyczne leczenie w obszarze pediatrii w najwyższym standardzie udzielanych świadczeń i umożliwić wdrażanie nowoczesnych technik leczenia dla najmłodszych pacjentów z regionu i całej Polski.
-
Centrum będzie mieścić się w nowym budynku. Na powierzchni ponad 17 tys. m2, planowane jest utworzenie około 140 wieloprofilowych łóżek, kilka specjalistycznych poradni, pracowni diagnostycznych i oddziału obserwacyjno-zakaźnego.
-
Budowa nowego ośrodka pozwoli też na rozszerzenie działalności USK. Unikatowym w skali regionu będzie obszar pediatrii metabolicznej i genetyki klinicznej, które będą stanowić zintegrowane centrum chorób rzadkich. W projekcie uwzględniono również znaczne poszerzenie działalności w zakresie dziecięcej kardiologii interwencyjnej.
W związku z zakończeniem etapu przygotowań i podpisaniem umowy na realizację budowy Zintegrowanego Centrum Pediatrycznego, dyrektor szpitala – Marcin Drozd, przedstawił następne kroki, które mają przybliżyć udostępnienie najmłodszym pacjentom i ich rodzicom obiektu stworzonego od podstaw z myślą właśnie o nich.
- Przechodzimy do fazy rzeczywistego działania, czyli rozpisania przetargów na zaprojektowanie i wybudowanie obiektu oraz w kolejnych latach na dostawę sprzętu i wyposażenia – powiedział podczas spotkania z dziennikarzami Marcin Drozd, dyrektor Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.- Będziemy szukać najlepszych partnerów i kontrahentów, którzy spełnią nasze oczekiwania i zapewnią najwyższą jakość usług. Będziemy również monitorować postęp prac i dbać o terminowość oraz zgodność z harmonogramem. Naszym celem jest jak najszybsze oddanie Zintegrowanego Centrum Pediatrycznego do użytku.
Nowe centrum pediatryczne, to jednak nie tylko budynek i nowoczesne wyposażenie. To przede wszystkim nowa koncepcja opieki pediatrycznej, której w obecnych warunkach rozproszonych klinik pediatrycznych nie da się zrealizować.
- Spełniamy marzenia – podkreślił rektor Uniwersytetu Medycznego we Wrocławiu. Prof. Piotr Ponikowski przypomniał, że idea narodziła się wiele miesięcy wcześniej. Wypracowana koncepcja została wpisana w projekt, który uzyskał bardzo wysoką ocenę komisji konkursowej. – Cieszę się, że dziś zamykamy część formalną. Nie zawiedziemy oczekiwań. Dla nas najważniejszym, finalnym momentem, będzie ten, kiedy w nowoczesnym centrum pediatrycznym przyjmiemy pierwszego pacjenta. Wrocław zasługuje na inwestycję tej skali, wierzę, że będzie ona dla Uniwersyteckiego Szpitala Klinicznego i Uniwersytetu Medycznego we Wrocławiu pierwszą z wielu – zaznaczył rektor Ponikowski.
Zintegrowane Centrum Pediatryczne jako budynek będzie w każdym szczególe dostosowane do nowej koncepcji leczenia, według której dziecko ma przebywać w szpitalu dokładnie tak długo, jak jest to koniecznie jedynie ze wskazań medycznych.
- Kluczowym elementem nowej jednostki będzie oddział jednodniowy, który dzięki odpowiedniej infrastrukturze oraz organizacji pracy pozwoli na zwiększenie liczby udzielanych świadczeń zdrowotnych przy jednoczesnej redukcji kosztów - Na tym oddziale będzie prowadzona nie tylko diagnostyka, lecz także wiele procedur leczniczych, które mogą być w tym trybie realizowane, np. terapie z zastosowaniem leków biologicznych czy hormonów.
- Lekarze różnych specjalności, żeby móc ze sobą współpracować też potrzebują do tego warunków - podkreślał prof. Leszek Szenborn, kierownik Kliniki Pediatrii i Chorób Infekcyjnych Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. - Zintegrowane Centrum Pediatryczne nam to zapewni. Dzisiaj na konsultację przemieszczamy się w różne części miasta, a dzięki ZCP będziemy spotykać się codziennie przy łóżkach chorych, na wspólnych konsultacjach, ale również na korytarzach. Będziemy mogli bardzo szybko ustalić wszystkie potrzeby i optymalny plan leczenia. Przyszłość zapowiada się wspaniale, ale my na tę przyszłość szykujemy się dzisiaj. Już dzisiaj, kliniki pediatryczne integrują swoje działania, żebyśmy wchodząc do nowego budynku mogli od razu przystąpić do realizacji naszego planu – wyjaśniał prof. Szenborn.
Bardzo istotnym uzupełnieniem będzie zintegrowany z centrum obszar obserwacyjno-zakaźny. O tym, jak ważny jest to element, przekonała nas ostatnia pandemia COVID-19, a nie można wykluczyć, że podobne zdarzenia będą miały miejsce również w przyszłości.
Budowa nowego ośrodka pozwoli też na rozszerzenie działalności o dziedziny, których dotychczas uniwersytecka pediatria we Wrocławiu nie miała. Te nowe obszary to dziecięca kardiologia interwencyjna oraz obszar chorób rzadkich, który znalazł się w priorytetach polityki zdrowotnej dla Dolnego Śląska. Uzupełnieniem będzie także neurologia pediatryczna – jej również dotąd nie było, a jest niezbędna nie tylko dla obszaru chorób rzadkich, ale i całej pediatrii, także ze względów dydaktycznych.
Centrum będzie mieścić się w nowym pięciokondygnacyjnym budynku o powierzchni prawie 17 tys. m2, zlokalizowanym w sąsiedztwie Kliniki Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej.
|
|
USK we Wrocławiu angażuje się program społeczny „Porusz serce” |
|
USK we Wrocławiu angażuje się program społeczny „Porusz serce”
Tyko niecałe 50 proc. osób, u których doszło do nagłego zatrzymania krążenia (NZK) poza szpitalem, może liczyć na pomoc świadków zdarzenia. To o wiele za mało, dlatego Uniwersytet Medyczny we Wrocławiu rozpoczyna realizację programu edukacyjno-informacyjnego „Porusz serce”. W ramach akcji będzie uświadamiać, jak ważna jest natychmiastowa resuscytacja oraz uczyć, jak przeprowadzać ją skutecznie i bezpiecznie.
Nagłe zatrzymanie krążenia to stan, w którym serce przestaje prawidłowo pracować i tłoczyć krew, co prowadzi do niedotlenienia i upośledzenia pracy wielu narządów, w tym mózgu – organu najbardziej wrażliwego na brak składników odżywczych dostarczanych przez układ krwionośny. Osoba, która nie otrzyma pomocy na czas, umiera, a jeśli otrzyma ją za późno, w jej organizmie dochodzi do poważnych, często nieodwracalnych, zmian neurologicznych.
– Jako pracownicy systemu ochrony zdrowia i społeczność uczelni medycznej jesteśmy boleśnie świadomi, jak bardzo skuteczność działań podejmowanych przez nas w karetce czy szpitalu, jest uzależniona od pomocy udzielonej poszkodowanym przez bezpośrednich świadków zdarzenia – mówi prof. Piotr Ponikowski, rektor Uniwersytetu Medycznego we Wrocławiu. – Mamy tylko kilka minut, aby uratować ludzkie życie, dlatego wspólnie z partnerami chcemy uświadamiać, że udzielanie pierwszej pomocy nie jest trudne i może wyłącznie pomóc, a nie zaszkodzić.
List intencyjny w sprawie wspólnej realizacji programu „Porusz serce” uczelnia podpisała we wtorek, 22 sierpnia z przedstawicielami Gminy Wrocław - Wrocławskim Centrum Rozwoju Społecznego i Departamentem Edukacji, Komendą Wojewódzką Państwowej Straży Pożarnej we Wrocławiu, Komendą Wojewódzką Policji we Wrocławiu, Strażą Miejską Wrocławia oraz Uniwersyteckim Szpitalem Klinicznym we Wrocławiu.
– Zamierzamy pojawiać się na dużych wydarzeniach sportowych, w przestrzeni publicznej Wrocławia, mediach i social mediach. Planujemy również eventy we wrocławskich przedszkolach i szkołach – wyjaśnia dr Paweł Gawłowski adiunkt w Centrum Symulacji Medycznej UMW, koordynator programu „Porusz serce”, ratownik medyczny. – Mamy też deklaracje największych wrocławskich uczelni, które chcą przystąpić do projektu i wspólnie informować oraz uczyć wrocławian, jak poruszać serca. Cieszę się, że udało nam się połączyć tyle instytucji w jednym bardzo ważnym celu, którym jest przekazywanie wiedzy jak skutecznie ratować ludzkie życie
Nagłe zatrzymanie krążenia objawia się utratą przytomności, brakiem tętna i oddechu lub oddechem, który jest niewydolny. W większości przypadków jego przyczyną są schorzenia serca (np. niewydolność, choroba niedokrwienna), a do czynników ryzyka należą problemy wieńcowe, nadciśnienie tętnicze, cukrzyca, zaburzenia elektrolitowe czy niezdrowy tryb życia (otyłość, palenie tytoniu). NZK może wystąpić także podczas wypadków (np. tonięcie, zatrucie, porażenie prądem).
Jednoznacznych danych brakuje, ale według szacunków z powodu NZK każdego roku w Europie umiera 350-700 tys. osób, a w Polsce około 40 tys. Co więcej, w 60-80 proc. przypadków do nagłego zatrzymania akcji serca dochodzi w warunkach pozaszpitalnych, czyli w domu, pracy, sklepie czy na ulicy.
– W takiej sytuacji liczy się każda sekunda. Prowadzenie resuscytacji do czasu przyjazdu zespołu ratownictwa medycznego czterokrotnie zwiększa szanse pacjenta, a więc, mówiąc wprost, życie osoby, u której doszło do zatrzymania akcji serca jest w rękach tych, którzy znajdują się obok – tłumaczy dr hab. Robert Zymliński, kierownik Kliniki Intensywnej Terapii Kardiologicznej Instytutu Chorób Serca UMW.
Resuscytacja (która polega na uciskaniu klatki piersiowej), pozwala na zachowanie przepływu krwi do najważniejszych narządów. Powinna być przeprowadzona możliwie najszybciej. Z każdą minutą szanse pacjenta maleją o 10 proc., a brak jakichkolwiek działań ratowniczych w pierwszych czterech minutach od zatrzymania akcji serca sprawia, że chory jest właściwie bez szans.
– Niestety, każdego dnia widzimy śmiertelne efekty nieudzielania pierwszej pomocy, wynikające z braku wiedzy czy obaw świadków zdarzenia. Rozumiemy ich i właśnie dlatego chcemy uświadamiać, że czynności, które mogą wykonać przed przyjazdem karetki, nie są trudne czy skomplikowane, a za to ogromnie ważne w tzw. „łańcuchu przeżycia” – podkreśla dr hab. Wiktor Kuliczkowski, prof. UMW, kierownik Pracowni Hemodynamiki Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
USK jako jedyny szpital w kraju prowadzi program leczenia pozaszpitalnego zatrzymania krążenia z wykorzystaniem ECMO (WOHCA – Wroclaw Out-of-Hospital Cardiac Arrest). W porozumieniu z Pogotowiem Ratunkowym we Wrocławiu placówka przyjmuje pacjentów po NZK, których stan jest na tyle poważny, że wymaga podłączenia do tzw. sztucznego serca. Takich pacjentów jest dużo, a dodatkowo dane wskazują, że w przypadku osób, u których dochodzi do NZK poza placówką medyczną, udaje się uratować tylko jedną na dziesięć poszkodowanych.
- Cieszę się, że Uniwersytecki Szpital Kliniczny jest partnerem programu „Porusz serce” bowiem chcemy poprzez takie działania i inicjatywy edukacyjne zabezpieczać zdrowie i życie mieszkańców całego regionu. Najważniejszą rzeczą w ratowaniu jest to, aby ludzie nie bali się podejść do osoby potrzebującej pomocy. I właśnie szkolenia mają na celu przełamanie strachu i obawy wśród osób udzielających pierwszej pomocy. Naszym wspólnym celem w tym projekcie jest to aby coraz więcej ludzi nie przechodziło obojętnie obok osób, którym taka pomoc jest potrzebna i żeby wiedzieli co w danym momencie mogą zrobić i jak tej pomocy udzielić – mówi Marcin Drozd, dyrektor Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
Celem akcji „Porusz serce”, jak dodaje dr Paweł Gawłowski, jest również mówienie o rzekomych konsekwencjach prawnych, jakie mogą ponieść osoby udzielające pomocy (a takich nie ma) oraz walka z mitami, które zniechęcają świadków zdarzenia do rozpoczęcia RKO.
„Porusz serce” nie jest pierwszą inicjatywą uczelni związaną z udzielaniem pierwszej pomocy oraz ratowaniem zdrowia i życia. UMW wyposażył budynki na terenie kampusu w dziesięć automatycznych defibrylatorów zewnętrznych AED i prowadzi akcję edukacyjną dotyczącą wykorzystania tych urządzeń (m.in. spoty w środkach komunikacji miejskiej, szkolenia wśród pracowników). Uniwersytet Medyczny we Wrocławiu został też partnerem merytorycznym projektu Open AED Map, który promuje wiedzę na temat AED i umożliwia dostęp do ponad 70 tys. lokalizacji urządzeń na całym świecie. Wszystkie działania mają służyć podniesieniu bezpieczeństwa wrocławian oraz odwiedzających stolicę Dolnego Śląska gości.
– W ramach programu będziemy promować zakup i naukę korzystania z AED, bo zastosowanie resuscytacji wraz z użyciem defibrylatora zwiększa szanse na przeżycie aż o 50-70 proc. – dodaje dr hab. Robert Zymliński, prof. UMW.
Informacja prasowa przygotowana przez Uniwersytet Medyczny we Wrocławiu .
|
|
Wykład ekspercki w zakresie obturacyjnego bezdechu sennego w USK |
|
Wykład ekspercki w zakresie obturacyjnego bezdechu sennego w USK
Szanowni Państwo,
w imieniu prof. Andrzeja Szuby, kierownika Kliniki Angiologii i Chorób Wewnętrznych Uniwersyteckiego Szpitala Klinicznego we Wrocławiu zapraszamy serdecznie w najbliższy piątek na otwarty wykład pt.
„ Obturacyjny bezdech senny i choroby układu krążenia”,
którygościnnie wygłosi prof. dr hab. n. med. Robert P. Skomro.
Wykład odbędzie się 28 lipca 2023 r. o godz. 10:30 w sali wykładowej nr 3.48 USK we Wrocławiu przy ul. Borowskiej 213 (budynek H, II piętro). Wykład ma charakter otwarty dla wszystkich uczestników (również studentów) i nie jest wymagana wcześniejsza rejestracja.
Prof. dr hab. n. med. Robert Skomro jest pulmonologiem i specjalistą zaburzeń snu, profesorem i kierownikiem Wydziału Respirologii, Intensywnej Terapii i Medycyny Snu na Uniwersytecie Stanowym Saskatchewan w Saskatoon w Kanadzie oraz wiceprezesem Canadian Sleep Society. Jest autorem ponad 50 publikacji naukowych z zakresu pulmonologii i chorób snu, prowadzi także aktywny program badawczy koncentrujący się na implikacjach nieleczonego OBS.
***
Prof. Skomro uzyskał tytuł doktora medycyny na Uniwersytecie Saskatchewan w Kanadzie, a następnie doktora na Uniwersytecie Medycznym we Wrocławiu. Po uzyskaniu dyplomu medycznego ukończył rezydenturę w zakresie chorób wewnętrznych i pulmonologii w Kanadzie oraz stypendium w zakresie badań nad medycyną snu pod kierunkiem prof. Meira Krygera i M. Younesa na University of Manitoba.
Jest uznanym liderem w zaburzeniach snu i chorobach związanych z obturacyjnym bezdechem sennym, przewodniczącym Komitetu ds. Snu i Oddychania w Canadian Thoracic Society oraz doradcą kanadyjskiego Royal College of Physicians & Surgeons.
Prof. Skomro pełni także funkcję dyrektora Sleep Disorder Centre Saskatchewan Health Authority w Saskatoon oraz jest jednym z członków założycieli Kanadyjskiego Konsorcjum Badawczego Zaburzeń Snu (Candian Sleep and Circadian Rhythm Network) - grantu rozwojowego finansowanego przez CIHR.

|
|
"Skóra nie dla raka" – podsumowanie akcji badań profilaktycznych |
|
"Skóra nie dla raka" – podsumowanie akcji badań profilaktycznych
Nowotwory skóry są najczęstszymi nowotworami w naszej populacji i mogą występować w każdym wieku. Nadal obserwuje się wzrost zachorowalności na te groźne nowotwory. Szacuje się, że co 5 osoba zachoruje na raka podstawnokomórkowego a co 8 na raka kolczystokomórkowego. Czerniak jest rzadkim nowotworem skóry, ale mimo to zachoruje na niego w Polsce ponad 3000 osób rocznie.
W ubiegły weekend na Oddziale Onkologii Klinicznej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu odbyło się podsumowanie projektu "Wzrasta liczba nowotworów skóry - zbadaj się!" w ramach Programu Operacyjnego Wiedza Edukacja Rozwój 2014 - 2020 współfinansowanego ze środków Europejskiego Funduszu Społecznego, realizowanego pod hasłem "Skóra nie dla raka", podczas którego zespoły medyczne z Oddziału Onkologii Klinicznej, Kliniki Chirurgii Onkologicznej oraz Kliniki Dermatologii przebadały 50 pacjentów skierowanych przez lekarzy POZ.
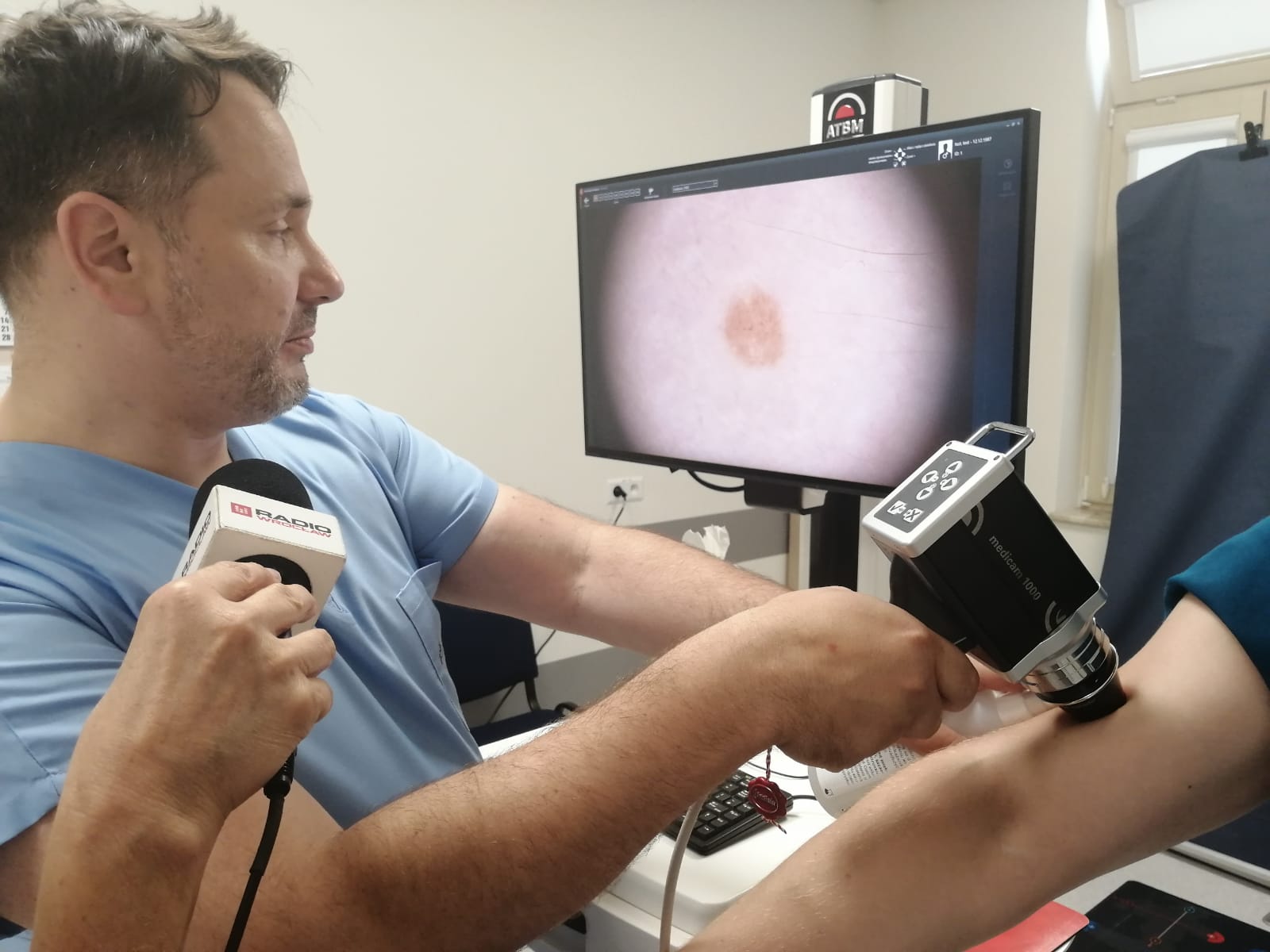
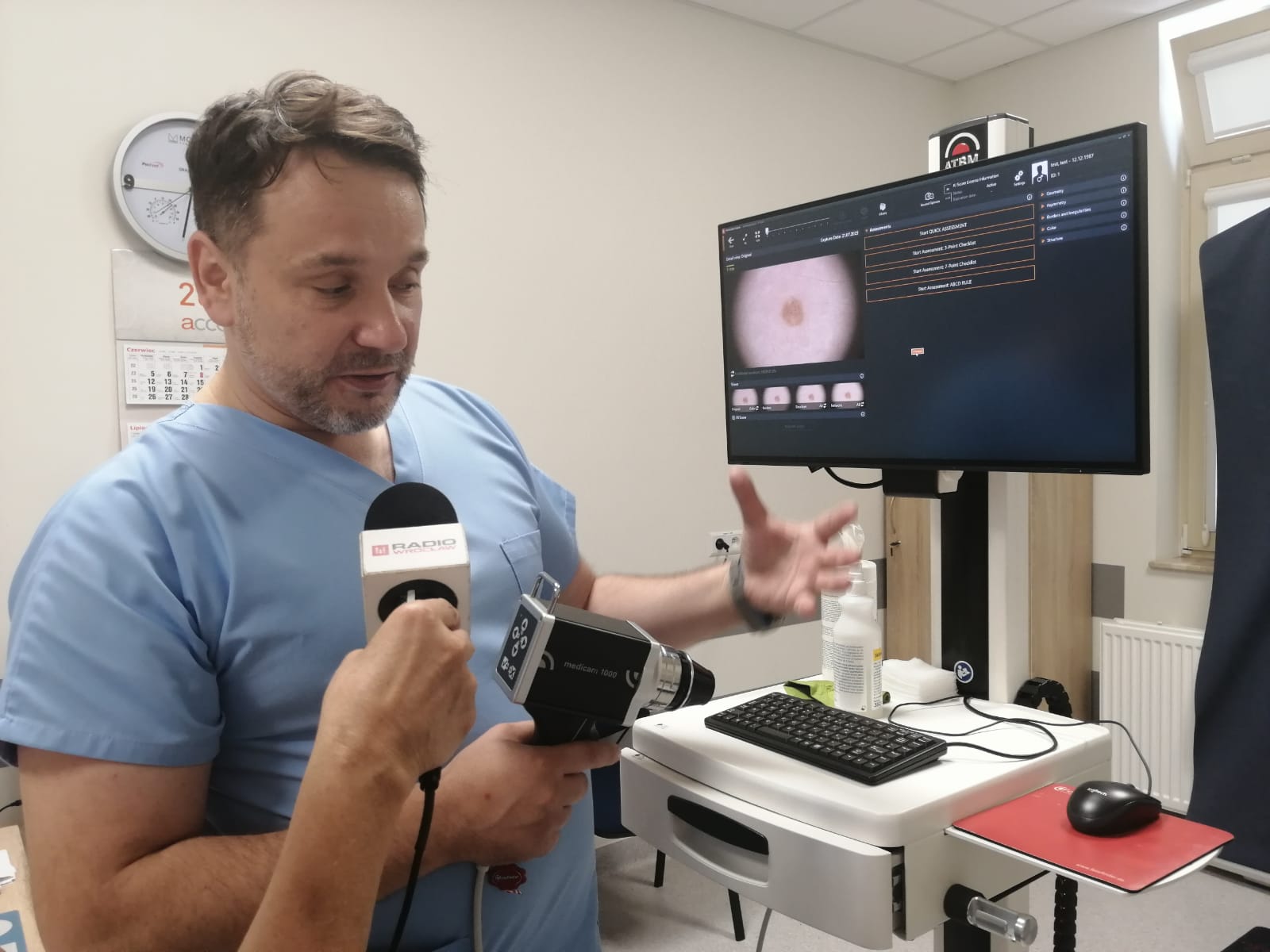
Pacjenci zostali przebadani z wykorzystaniem zaawansowanego urządzenia, które pozwala na dokładną ocenę zmian skórnych. Wykonanie mapy ciała z następową cyfrową kontrolą dermatoskopową u pacjentów z grupy wysokiego ryzyka zachorowania na nowotwory skóry jest najlepszą metodą diagnostyczną. Urządzenie z możliwością zautomatyzowanego mapowania ciała w połączeniu ze sztuczną inteligencją oznacza o wiele większą skuteczność we wczesnym wykryciu wszystkich nowotworów skóry.
- Wierzymy, że nasza akcja profilaktyczna "Skóra nie dla raka" przyczyni się do poprawy zdrowia publicznego oraz zapobiegania rozwojowi nowotworów skóry. Dzięki wsparciu Europejskiego Funduszu Społecznego mogliśmy zaoferować bezpłatne badania profilaktyczne, które są niezwykle istotne dla zachowania zdrowia i życia naszych pacjentów, aż 1400 osobom – mówi dr n. med. Jacek Calik, kierownik Oddziału Onkologii Klinicznej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
Akcja "Skóra nie dla raka" miała na celu podniesienie świadomości społecznej na temat nowotworów skóry oraz promowanie profilaktyki jako kluczowego elementu w walce z tą chorobą.
- Poprzez przeprowadzenie badań dermatoskopowych dążymy do wczesnego wykrywania nowotworów skóry, co może mieć decydujący wpływ na skuteczność leczenia i rokowanie pacjentów – dodaje dr Jacek Calik. - A już niedługo videodermatoskop ze sztuczną inteligencją będzie dostępny w naszym szpitalu – obecnie trwa procedura przetargowa na zakup urządzenia, dzięki któremu będziemy mogli wykonywać takie badania na co dzień.
|
|
Dzieci z podejrzeniem wrodzonych zaburzeń rozwoju |
|
Dzieci z podejrzeniem wrodzonych zaburzeń rozwoju objęte będą nowym programem opieki perinatalnej realizowanym przez USK we Wrocławiu na terenie Dolnego Śląska
Uniwersytecki Szpital Kliniczny we Wrocławiu został wybrany w konkursie ofert na realizatora „Programu Polityki Zdrowotnej w zakresie wczesnego wykrywania wad rozwojowych u noworodków i niemowląt – poprawa opieki perinatalnej na terenie województwa dolnośląskiego na lata 2023 – 2025 finansowego ze środków budżetu Województwa Dolnośląskiego”. Program ma na celu ukierunkowanie na odpowiednią diagnostykę i terapię u dzieci, które urodziły się z wrodzonymi zaburzeniami rozwoju lub mają podejrzenie takiego zaburzenia. Cały proces opieki będzie starannie skoordynowany, aby zapewnić wsparcie i leczenie w najlepszy możliwy sposób.
- Zgodnie z założeniami programu opieką zostaną objęte noworodki i niemowlęta z wadą rozwojową lub podejrzeniem zaburzenia rozwoju urodzone w latach 2022 – 2025, będące oczywiście mieszkańcami województwa dolnośląskiego, których rodzice czy opiekunowie prawni wyrażą zgodę na włączenie do programu – informuje prof. dr hab. n. med. Robert Śmigiel, koordynator programu oraz kierownik Kliniki Pediatrii, Endokrynologii, Diabetologii i Chorób Metabolicznych USK we Wrocławiu.
Najważniejszym celem programu jest realna poprawa opieki perinatalnej na terenie województwa. Szczególnie istotne punkty tego projektu mają zapewnić szerokie wsparcie dla całej rodziny, która dzięki założeniom programu będzie mogła w „jednym miejscu” przejść wstępny proces diagnostyczno-terapeutyczny. Przede wszystkim w zakresie:
• wczesnej wykrywalności wad i zaburzeń rozwojowych u noworodków i niemowląt,
• wprowadzenia kompleksowej i skoordynowanej opieki (poprzez konsylia lekarskie),
• holistycznej opieki uwzględniającej opiekę psychologiczną nad całą rodziną pacjenta oraz wsparcie formalno-logistyczne dla rodziców dziecka z wadą rozwojową w jego pierwszym okresie życia.
Wrodzone zaburzenia rozwoju u dzieci (wady rozwojowe, dysfunkcja poszczególnych narządów, zaburzenie neurorozwoju, wrodzone wady metabolizmu) obejmują każdą nieprawidłowość anatomiczną i funkcjonalną obecną przy urodzeniu, jednak nie zawsze ujawniająca się i rozpoznawalną w okresie noworodkowym.
Około 80% chorób rzadkich ma podłoże genetyczne, pozostałe 20% może mieć związek z chorobami infekcyjnymi, immunologicznymi lub czynnikami środowiskowymi. Choroby rzadkie są diagnozowane z dużym opóźnieniem, są związane z utrudnionym dostępem do badań diagnostycznych i specjalistów, szczególnie zgrupowanych w jednym miejscu (opieka skoordynowana), brakiem leczenia przyczynowego (95% chorób rzadkich) a w sytuacji istniejącego leczenia celowanego (około 5% chorób rzadkich) bardzo kosztowną terapią – czytamy w programie polityki zdrowotnej w zakresie wczesnego wykrywania wad rozwojowych u noworodków i niemowląt - poprawa opieki perinatalnej na terenie Województwa Dolnośląskiego Urzędu Marszałkowskiego Województwa Dolnośląskiego.
„Ponadto jedno na dziesięcioro dzieci rodzi się dziś przed czasem. Narodziny wcześniaka najczęściej wiążą się z wielomiesięczną, a nawet wieloletnią specjalistyczną opieką i rehabilitacją. Wcześniaki potrzebują opieki wielu specjalistów, żeby wyrównać różnice rozwojowe” – wyjaśnia prof. Barbara Królak-Olejnik, kierownik Kliniki Neonatologii Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
- Wady wrodzone dotyczące jednego układu, np. moczowego, powiązane są z występowaniem wad wrodzonych w zakresie innych układów i narządów – tłumaczy prof. dr hab. n. med. Katarzyna Kiliś-Pstrusińska, kierownik Kliniki Nefrologii Pediatrycznej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. - Wielochorobowość wpływa na wiele dziedzin życia dziecka i nieodłącznie – całej jego rodziny, prowadząc do obniżenia jakości życia. Wczesna diagnostyka i kompleksowa opieka pozwala na racjonalizację postępowania i stwarza szansę na poprawę stanu zdrowia dziecka i sytuacji jego rodziny nie tylko w okresie dzieciństwa, ale także na lepsze funkcjonowanie w przyszłości.
Filarami pomocy pacjentom z wrodzonym zaburzeniem rozwoju jest odpowiednie postępowanie diagnostyczne, skoordynowana opieka medyczna oraz wsparcie psychologiczne i okołomedyczne rodziny.
- Bardzo się cieszę, że to właśnie nasz szpital został realizatorem programu polityki zdrowotnej w zakresie wczesnego wykrywania wad rozwojowych u noworodków i niemowląt, ponieważ Uniwersytecki Szpital Kliniczny we Wrocławiu dysponuje wykwalifikowaną kadrą specjalistów pediatrii w wielu specjalnościach, zapewniając tym samym kompleksową opiekę zdrowotną - podkreśla Marcin Drozd, dyrektor USK we Wrocławiu. - To pozwoli na realizację założeń programu na najwyższym poziomie i zapewni wsparcie specjalistów światowej klasy w diagnostyce i ustaleniu terapii w ramach skoordynowanej opieki nad dzieckiem z wadą rozwojową oraz wsparcie rodziny dziecka – dodaje.
Jak będzie realizowany program?
Program poprawy opieki perinatalnej obejmuje konsylium specjalistyczne, które zakończone zostanie wydaniem Paszportu Pacjenta – dokumentu zawierającego opis stanu dziecka oraz zalecenia diagnostyczno-terapeutyczne. W ramach projektu mogą zostać również przeprowadzone indywidualne konsultacje i wybrane badania specjalistyczne. Dla rodzin szczególnie potrzebujących wsparcia program przewiduje konsultację z psychologiem. Projekt zakłada również szeroko prowadzoną działalność edukacyjną – zarówno dla specjalistów, rodzin małych pacjentów, jak i społeczeństwa.
Zgłoszenie pacjenta do programu będzie przyjmowane telefonicznie tel. 885 853 127 (kontakt z Koordynatorem programu) lub e-mailowo
Adres poczty elektronicznej jest chroniony przed robotami spamującymi. W przeglądarce musi być włączona obsługa JavaScript, żeby go zobaczyć.
, zgodnie z kryteriami włączenia. Osoba zgłaszająca pacjenta do programu musi przedstawić dokumenty medyczne pacjenta (po wcześniejszym wyrażaniu pisemnej zgody przez rodziców/opiekunów pacjenta). Osobami zgłaszającymi do programu mogą być lekarz z oddziału szpitalnego, z poradni, pielęgniarka patronażowa, fizjoterapeuta, neurologopeda, rodzice. Za merytoryczne zakwalifikowanie pacjenta do programu odpowiada przewodniczący Konsylium i stali członkowie Konsylium (lekarze).
Dane kontaktowe:
Uniwersyteckie Centrum Chorób Rzadkich USK we Wrocławiu
ul. T. Chałubińskiego 2-2a, 50-368 Wrocław
e- mail:
Adres poczty elektronicznej jest chroniony przed robotami spamującymi. W przeglądarce musi być włączona obsługa JavaScript, żeby go zobaczyć.
tel. 885 853 127
|
|
Ablacja arytmii serca metodą elektroporacji |
|
Pierwszy na Dolnym Śląsku zabieg ablacji arytmii serca metodą elektroporacji wykonano w USK we Wrocławiu
Migotanie przedsionków jest najczęstszym zaburzeniem rytmu serca, dotyczy około 2-4 % dorosłych, a występowanie wiąże się z dużą chorobowością i śmiertelnością. W Polsce może dotyczyć ponad 1 mln osób. Spodziewany jest dalszy 2-3 krotny wzrost tej liczby, wynikający przede wszystkim z wydłużenia życia. Ważną metodą terapii migotania przedsionków jest ablacja. Uniwersytecki Szpital Kliniczny jako pierwszy na Dolnym Śląsku zastosował zabieg ablacji migotania przedsionków najnowocześniejszą metodą elektroporacji.
- Badania pokazały, że zaburzenie rytmu serca często współistnieje z innymi chorobami przewlekłymi, przede wszystkim niewydolnością serca, chorobą niedokrwienną serca, cukrzycą, otyłością, chorobami płuc i nerek, wpływając na przebieg tych chorób zwłaszcza w okresach zaostrzeń – podkreśla dr n. med. Krzysztof Nowak, kierownik Pracowni Elektrofizjologii Inwazyjnej Instytutu Chorób Serca USK we Wrocławiu.
Ablacja metodą elektroporacji to zabieg polegający na zniszczeniu fragmentu tkanki serca, w tym przypadku w obrębie ujść żył płucnych do lewego przedsionka serca, struktur najczęściej odpowiedzialnych za powstawanie migotania przedsionków – jest to tzw. izolacja żył płucnych. Zastosowanie ablacji wskazane jest wówczas, gdy leczenie farmakologiczne serca nie jest wystarczająco skuteczne. Sporo badań sugeruje wysokie bezpieczeństwo tej metody. Zabieg jest wykonywany przezskórnie więc należy do procedur małoinwazyjnych.
- Dotychczasowe zabiegi ablacji stosowały nieselektywne metody niszczenia tkanek, w tym także tkanek okalających mięsień sercowy – mówi dr n. med. Krzysztof Nowak. - Metoda elektroporacji jest niezwykle dokładna. Podczas zabiegu unieszkodliwiane są wyselekcjonowane fragmenty mięśnia sercowego, bez narażania okolicznych struktur – nerwów lub naczyń - co dla pacjenta oznacza większe bezpieczeństwo i mniej powikłań – dodaje dr Nowak.
Ablacja metodą elektroporacji jest pierwszą na świecie techniką likwidacji arytmii serca metodą nietermalną. W Polsce pierwszy taki zabieg został przeprowadzony 8 miesięcy temu.
|
|
Robot da Vinci już „operuje” w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu |
|
Robot da Vinci już „operuje” w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu
W Uniwersyteckim Szpitalu Klinicznym rozpoczęto wykonywanie operacji urologicznych z użyciem robota da Vinci czwartej generacji. Jest to narzędzie, które umożliwia przeprowadzenie operacji leczącej nowotwór prostaty w zupełnie nowej jakości, zapewniającej niespotykaną wcześniej precyzję. Pacjenci operowani z użyciem tej technologii mogą nawet już w ciągu 48-72 godzin od wykonania zabiegu opuścić szpital i wrócić do domu.
- Dla Wrocławian i mieszkańców naszego regionu to ważny moment, bo to właśnie z myślą o nich utworzyliśmy Uniwersyteckie Centrum Chirurgii Robotycznej i właśnie dziś rozpoczynamy operacje. Bardzo się cieszę, że możemy w naszym szpitalu wdrożyć najnowszą technikę operacji prostatektomii radykalnej w asyście systemu robotycznego da Vinci – mówił dr hab. Bartosz Małkiewicz, kierownik Uniwersyteckiego Centrum Chirurgii Robotycznej i Kliniki Urologii Małoinwazyjnej i Robotycznej USK we Wrocławiu.
Dzisiaj pierwszy zabieg przeprowadzał prof. dr hab. Tomasz Szydełko, dyrektor Uniwersyteckiego Centrum Urologii we Wrocławiu, który szacuje, że „dzięki robotowi da Vinci będziemy mogli przeprowadzić kilkaset operacji rocznie”. Po zakończonym zabiegu podkreślał walory ogromnej precyzji ale i delikatności pracy z użyciem robota, nieosiągalnej dla ludzkich rąk.
Uniwersytecki Szpital Kliniczny dysponuje obecnie najbardziej zaawansowanym systemem robotycznym da Vinci Xi firmy Intuitive. Platforma robotyczna 4 generacji da Vinci Xi z czterema ramionami roboczymi, posiada funkcję zsynchronizowanego ruchu stołu operacyjnego. Nowoczesny tor wizyjny 3D z systemem Iris pozwala na percepcję głębi, lepsze widzenie płaszczyzny tkanek oraz dokładniejsze identyfikowanie struktur anatomicznych. Główną zaletą operacji z zastosowaniem robota jest wysoka precyzja, jakiej nie można uzyskać przy żadnej innej technice. Operator widzi pole operacyjne w trzech wymiarach, dodatkowo w 16-krotnym powiększeniu. System eliminuje ludzkie niedoskonałości: drżenie rąk, ograniczony zakres ruchu nadgarstka. Dzięki temu każde cięcie może być niezwykle dokładne.
Mniejsza inwazyjność zabiegu skraca czas rekonwalescencji, więc pacjent szybciej wraca do domu. Wyniki badań z ostatnich kilku dekad dowodzą, że operacje zrobotyzowane mają wyraźną przewagę nad innymi pod względem korzyści zdrowotnych dla pacjenta i w wielu przypadkach łatwości pracy operatora. Są to m.in.: radykalna prostatektomia, resekcje w raku odbytnicy, częściowa nefrektomia, operacje guzów śródpiersia czy raka endometrium.
- Pacjent jest wybudzony i czuje się dobrze – poinformował dr hab. Bartosz Małkiewicz, chwilę przed rozpoczęciem zabiegu prostatektomii radykalnej z użyciem systemu da Vinci u kolejnego pacjenta.
Podczas dzisiejszych zabiegów obecny był także prof. dr hab. Marcin Słojewski z Pomorskiego Uniwersytetu Medycznego w Szczecinie, który jako jeden z pierwszych ośrodków w Polsce zaczął operować za pomocą robota da Vinci.
- Sercem systemu jest chirurg siedzący w konsoli – zaznaczył prof. Słojewski. - Da Vinci to zaawansowany, bardzo precyzyjny manipulator, który pozwala nam na uzyskanie znacznie lepszych wyników głównie w sferze funkcjonalnej. Pacjent po operacji prostaty ma większe szanse na zachowanie np. potencji czy zdolności do erekcji.
Prof. dr hab. Piotr Ponikowski, rektor Uniwersytetu Medycznego we Wrocławiu, który przyglądał się pierwszemu zabiegowi, podkreślał, że nie wyobraża sobie, aby nasz szpital uniwersytecki nie miał możliwości operacji z użyciem robota da Vinci. Zaznaczył także, że takie operacje będą stałym elementem tego, co dzieje się w USK we Wrocławiu.
Oprócz procedur zabiegowych UCChR będzie pełnić również funkcję naukowo-dydaktyczną. W centrum będą odbywać się szkolenia teoretyczne i praktyczne na różnych poziomach kształcenia kadr medycznych, także o zasięgu międzynarodowym z udziałem ekspertów w chirurgii robotycznej. Sala robotyczna jest wyposażona w system multimedialny, który umożliwia transmisję na żywo z prowadzonych operacji i dwukierunkowy kontakt pomiędzy zespołem operacyjnym a kursantami.
- Dzięki temu, że w naszym szpitalu rozpoczynamy zabiegi z wykorzystaniem robota da Vinci, będziemy mogli również wykorzystywać go do działalności edukacyjnej studentów oraz prowadzić innowacyjne kierunki badań i prac rozwojowych z wykorzystaniem techniki robotycznej – podsumował Marcin Drozd, dyrektor Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
Zapraszamy pacjentów zakwalifikowanych do leczenia chirurgicznego do zgłaszania się do nas. Od dziś wykonujemy zabiegi urologiczne i pacjenci mają możliwość skorzystania z najnowocześniejszej formy leczenia.
Kontakt dla pacjentów
e-mail:
Adres poczty elektronicznej jest chroniony przed robotami spamującymi. W przeglądarce musi być włączona obsługa JavaScript, żeby go zobaczyć.
tel. +48 516 844 347
https://centrumrobotyki.umw.edu.pl/
|
|
Zniesienie obowiązku noszenia maseczek w szpitalach |
|
Zniesienie obowiązku noszenia maseczek w szpitalach
Szanowni Państwo,
informujemy, że z dniem 1 lipca 2023 r. zniesiony zostaje obowiązek rutynowego stosowania maseczek w podmiotach leczniczych w związku z rozporządzeniem Ministra Zdrowia odwołującym stan zagrożenia epidemicznego COVID-19.
W trosce o zdrowie naszych pacjentów i personelu przypominamy Państwu jednocześnie, że osoby z objawami infekcji (w szczególności podwyższoną temperaturą ciała, katarem, kaszlem i bólem gardła) nie mogą odwiedzać pacjentów na oddziałach.
Pomimo odwołania stanu zagrożenia epidemicznego nie ulega zmianie ograniczenie odwiedzin pacjentów izolowanych z powodu zakażenia SARs-CoV2. Odwiedziny możliwe są wówczas w bardzo wyjątkowych sytuacjach i tylko za zgodą kierownika kliniki, z zachowaniem obowiązku stosowania maseczki i odzieży ochronnej.
|
|
Pierwszy dorosły pacjent na Dolnym Śląsku leczony terapią CAR-T w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu
Od 1 maja 2022 r. terapia CAR-T jest refundowana w leczeniu dorosłych pacjentów z nawrotowym lub opornym na leczenie chłoniakiem rozlanym z dużych komórek B. Klinika Hematologii, Nowotworów Krwi i Transplantacji Szpiku USK we Wrocławiu jako pierwsza na Dolnym Śląsku rozpoczęła leczenie pacjentów dorosłych. Tydzień temu specjaliści z naszego szpitala rozpoczęli stosowanie tej terapii u pierwszego dorosłego pacjenta.
CAR-T to przygotowywana indywidualnie jednorazowa terapia genowo-komórkowa, która dzięki poddaniu modyfikacji genetycznej limfocytów T pacjenta do walki z nowotworem wykorzystuje jego układ odpornościowy. W wyniku tej ingerencji limfocyty zyskują dodatkowy receptor, tzw. chimerowy receptor antygenowy, wychwytujący i niszczący komórki nowotworu.
- Bardzo się cieszę, że obecnie na Dolnym Śląsku jest szeroko dostępna refundowana terapia CAR -T dla dorosłych. Do tej pory musieliśmy kierować naszych pacjentów do jednego z ośrodków już certyfikowanych, znajdujących się najbliżej miejsca zamieszkania chorego. Nasza klinika to pierwszy na Dolnym Śląsku i 8 w kraju ośrodek, w którym dzięki stosowaniu tej terapii możemy dać nadzieję dorosłym pacjentom u których standardowe metody leczenia okazały się nieskuteczne – mówi prof. dr hab. n. med. Tomasz Wróbel, kierownik Kliniki Hematologii, Nowotworów Krwi i Transplantacji Szpiku.
W Klinice Hematologii, Nowotworów Krwi i Transplantacji Szpiku USK rocznie leczonych jest kilkunastu chorych na chłoniaka, opornego na dotychczas stosowane metody leczenia. To jest wskazaniem do zastosowania terapii CAR-T.
- Terapia CAR-T, w której wykorzystuje się odpowiednio zmodyfikowane komórki własnego układu odpornościowego chorego, daje bardzo dobre efekty – dzięki niej uzyskuje się długotrwałe odpowiedzi u ponad 40 proc. pacjentów w tej grupie chorych – mówi prof. Anna Czyż z Kliniki Hematologii, Nowotworów Krwi i Transplantacji Szpiku Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
Jak podkreśla Marcin Drozd, dyrektor Uniwersyteckiego Szpitala Klinicznego „dzięki uzyskaniu certyfikacji do stosowania terapii CAR-T u dorosłych przez Klinikę Hematologii, Nowotworów Krwi i Transplantacji Szpiku, nasz szpital jest obecnie jedynym ośrodkiem w Polsce, który może stosować tę technologię leczenia u pacjentów we wszystkich grupach wiekowych”.

|
|
Dzień otwarty w Uniwersyteckim Szpitalu Klinicznym
Jeśli.....
- jesteś pielęgniarka, pielęgniarzem, a może kończysz studia i myślisz o podjęciu pracy
- chcesz się rozwijać, poczuć się członkiem zespołu terapeutycznego
- chcesz pracować w zespole, który nie boi się wyzwań, a który wdraża najnowsze technologie
Zapraszamy do udziału w Dniu Otwartym!
30 czerwca zobaczysz, jak pracują:
- Dział Bloków Operacyjnych
- Klinika Hematologii dla Dzieci - Przylądek Nadziei
- Klinika Gastroenterologii dla Dorosłych
- Klinika Chirurgii i Urologii Dziecięcej
Zapisy: https://forms.office.com/e/Hxq1Lyvt4Q
Załączniki:
- Klauzula informacyjna
- Oświadczenie uczestnika
|
|
We Wrocławiu spotykają się specjaliści w dziedzinie hematologii dziecięcej, onkolo-gii i transplantologii komórek krwiotwórczych |
We Wrocławiu spotykają się specjaliści w dziedzinie hematologii dziecięcej, onkolo-gii i transplantologii komórek krwiotwórczych
Dzisiaj, we Wrocławiu rozpoczęła się trzydniowa Konferencja 12TH MIDSUMMER MEETING ON PEDIATRIC HEMATOLOGY, ONCOLOGY AND STEM CELL TRAN-PLANTATION, w której uczestniczą specjaliści w dziedzinie hematologii dziecięcej, onkologii i transplantologii komórek krwiotwórczych, nie tylko z Polski, ale również z całej Europy. Obradom przewodniczy prof. Krzysztof Kałwak, Kierownik Katedry i Kliniki Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu, prof. Petr Sedlacek z Charles University Prague, prof. Meinolf Suttorp z Technical University Dresden. Honorową Przewodniczącą Konferencji jest prof. Alicja Chybicka z wrocławskiego Uniwersytetu Medycznego, Senator RP X kadencji.
Poprzednia edycja Konferencji odbyła się w 2019 roku w Karpaczu, a przerwa w edycjach spowodowana była pandemią. Tym razem spotkanie odbędzie się we Wrocławiu, a miej-sce to zostało wybrane nie bez powodu. Wrocław jest nie tylko trzecim największym mia-stem w Polsce i pozostaje gospodarczą, kulturalną jak i intelektualną stolicą Dolnego Ślą-ska, ale znajduje się w nim także Klinika Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu „Przylądek Nadziei” – największe pediatryczne centrum onkohematologii dziecięcej i transplantologii komórek krwiotwórczych w Polsce (i jeden z największych dziecięcych ośrodków przeszczepo-wych w Europie).
W trakcie Konferencji lekarze będą mieli okazję wymienić się swoimi doświadczeniami i wiedzą z wybitnymi specjalistami z Niemiec, Czech, Wielkiej Brytanii, krajów nadbałtyc-kich, Ukrainy i innych krajów europejskich. Podczas spotkania omówione zostaną za-równo dotychczasowe, jak i nowe osiągnięcia w dziedzinie onkohematologii dziecięcej oraz transplantologii komórek krwiotwórczych u dzieci.
Więcej informacji: https://12meeting.pl/


|
|
Konferencja USK dla Lekarzy rodzinnych i POZ |
Konferencja USK dla Lekarzy rodzinnych i POZ
Szanowni Państwo,
serdecznie zapraszamy na konferencję „Praktyczne algorytmy w kardiologii dla lekarzy rodzinnych”, która odbędzie się 17 czerwca 2023 roku we Wrocławiu. Organizatorem konferencji jest Instytut Chorób Serca Uniwersyteckiego Szpitala Klinicznego we Wrocławiu..
Schorzenia układu sercowo-naczyniowego to jedne z najczęściej występujących chorób, z którymi pacjenci zgłaszają się do lekarza rodzinnego. Dlatego tak ważne jest, aby znać i posługiwać się algorytmami diagnostycznymi i terapeutycznymi w tych chorobach.
W trakcie trzech sesji wydarzenia prelegenci poruszą najważniejsze kwestie dotyczące pacjentów ze schorzeniami kardiologicznymi w gabinecie lekarza POZ.
Będą Państwo mieli możliwość zapoznać się z wykładami na temat:
- diagnostyki i leczenia niewydolności serca
- przewlekłego zespołu wieńcowego
- prewencji chorób sercowo-naczyniowych
- arytmii jako częstego problemu w praktyce lekarza rodzinnego
- leczenia przeciwkrzepliwego i zatorowości płucnej
- przygotowania pacjenta do zabiegu operacyjnego
Konferencja odbędzie się w formule stacjonarnej. Nagrania z wydarzenia będą dostępne na stronie internetowej wydarzenia dla zarejestrowanych uczestników po zalogowaniu.
Po więcej informacji zapraszamy na naszą stronę internetową: https://kardiologiadlapoz.pl

|
|
100 przeszczepionych serc w dwa lata |
100 przeszczepionych serc w dwa lata - historia sukcesu ośrodka transplantacji serca we Wrocławiu
18 maja br. w Uniwersyteckim Szpitalu Klinicznym (USK) im. Jana Mikulicza-Radeckiego we Wrocławiu wykonana została setna transplantacja serca. Nowe serce otrzymał 66-letni pacjent z Dolnego Śląska. Minęły zaledwie dwa lata od pierwszej transplantacji serca w naszym ośrodku u 26-letniego mężczyzny. Stało się to trzy tygodnie po otrzymaniu od Ministerstwa Zdrowia zgody na te zabiegi. Wystarczyły tylko dwa lata, aby wrocławski ośrodek transplantacyjny znalazł się w czołówce placówek przeszczepiających w Polsce serca. Za tym sukcesem stoją najwyższe kompetencje i motywacja zespołu wzmocnione bardzo sprawną koordynacją i włączeniem do sieci współpracy rejonów do tej pory wykluczonych.
Inicjatorem i pomysłodawcą utworzenia ośrodka transplantacji serca we Wrocławiu był prof. dr hab. n. med. Piotr Ponikowski, rektor UMW i dyrektor Instytutu Chorób Serca USK we Wrocławiu. Pozytywną decyzję w tej sprawie Ministerstwo Zdrowia wydało 3 lutego 2021 r. Uniwersytecki Szpital Kliniczny we Wrocławiu był szóstym ośrodkiem medycznym w Polsce, któremu przyznano prawo do wykonywania transplantacji serca. Pierwsza transplantacja serca we wrocławskim szpitalu została przeprowadzona 25 lutego 2021 r. przez zespół dr. Romana Przybylskiego.
- Przeprowadziliśmy wówczas spektakularną i przełomową dla Uniwersytetu Medycznego we Wrocławiu i Uniwersyteckiego Szpitala Klinicznego transplantację – mówi rektor prof. Piotr Ponikowski. - Dla mnie, lekarza, który 35 lata temu skończył studia oraz moich współpracowników to był historyczny moment. Cieszę się, że mogłem rektorowi prof. Bogdanowi Łazarkiewiczowi, nestorowi chirurgii, który jako jedyny spośród znanych mi osób pracował z twórcą polskiej kardiochirurgii prof. Wiktorem Brossem, przekazać to, co mu kiedyś obiecałem: że Profesor dożyje dnia, kiedy będę mógł mu powiedzieć, że we Wrocławiu robimy przeszczepy serca – dodaje prof. Ponikowski.
Już w pierwszym roku, w którym nasz ośrodek uzyskał zgodę Ministerstwa Zdrowia na przyczepianie serc, tj. w 2021 r., co piąta transplantacja serca w Polsce była wykonana w Instytucie Chorób Serca USK we Wrocławiu. W 2022 r. we Wrocławiu przeczepiono 44 serca - najwięcej w całej Polsce, jeśli chodzi o przyczepy serca u osób dorosłych. Do 9 czerwca br. we wrocławskim ośrodku przeprowadzono transplantacje serca u 82 mężczyzn i 19 kobiet. Mediana wieku pacjentów to 53,5 lat – najmłodsi pacjenci mieli 19 lat, najstarszy 73 lata. 36 pacjentów w chwili transplantacji przekroczyło 60-ty rok życia, a 3 chorych 70 lat. Zaledwie 19 pacjentów przeszczepiono w trybie planowym, pozostałych 81 chorych zgłoszono do zabiegu w trybie pilnym. Wrocławski szpital przyjmuje pacjentów nie tylko z województwa dolnośląskiego, ale z całej Polski, a nawet zagranicy. Bywają to tzw. przypadki beznadziejne, zdyskwalifikowane przez inne ośrodki.
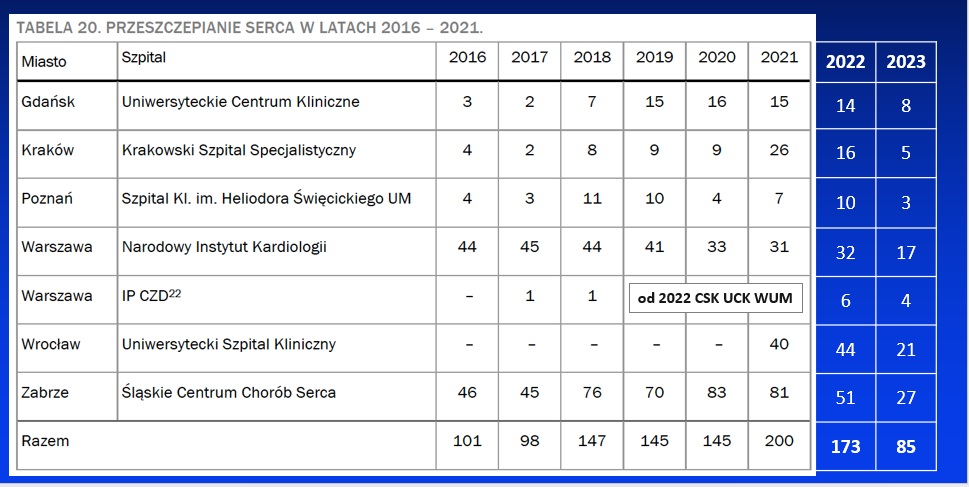
Źródło: poltransplant.org.pl
W przypadku transplantacji serca kluczowy jest czas i liczy się dosłownie każda minuta – od pobrania do wszczepienia nie może upłynąć więcej niż trzy, maksymalnie cztery godziny. Dłuższy czas niedokrwienia przekreśla szansę na udaną transplantację. UKS we Wrocławiu był pierwszym ośrodkiem transplantacyjnym w Polsce, który skorzystał z pomocy Zarządu Lotnictwa Głównego Sztabu Komendy Głównej Policji i wykorzystał policyjne śmigłowce do transportowania narządu
z najdalszych rejonów Polski.
- Każda transplantacja to walka z czasem, bo wielu pacjentów z uwagi na stan zdrowia nie może już opuszczać szpitala. Przeszczepienia wykonuje się wtedy, gdy są dawcy, dlatego naszym moralnym obowiązkiem jest skorzystać z sytuacji, kiedy narząd jest zgłoszony do pobrania. Nieocenioną pomoc niesie nam Policja, gdy trzeba przetransportować narząd z dalszych rejonów Polski – wyjaśnia prof. Michał Zakliczyński, kierownik Kliniki Transplantacji Serca i Mechanicznego Wspomagania Krążenia USK.
Apel o świadome dawstwo i konkurs na pomnik dawcy
- Przyczepianie serca jest zabiegiem wykonywanym u chorych z ciężkim i nieodwracalnym uszkodzeniem serca, u których wyczerpane zostały wszystkie alternatywne możliwości leczenia. Jest metodą tzw. ostatniej szansy. Niestety stosowaną rzadko, gdyż Polska, jak większość krajów na świecie, boryka się z problemem pozyskiwania narządów. Według danych Poltransplantu na nowe serce każdego roku oczekuje w naszym kraju ponad 400 osób, ale tylko 20% chorych dostanie szansę na nowe życie. Na koniec 2022 r. na krajowej liście oczekujących na transplantację serca było 411 pacjentów.
Zwiększeniu liczby pobieranych i przeszczepianych komórek, tkanek i narządów ma służyć przyjęty przez Radę Ministrów 9 maja 2023 r. Narodowy Program Transplantacyjny na lata 2023-2032. Jego istotnym założeniem jest podniesienie społecznej świadomości na temat znaczenia transplantologii, jako metody leczenia przy jednoczesnym uwzględnieniu akcji edukacyjnych dotyczących obowiązujących w Polsce rozwiązań prawnych dotyczących dawstwa. W Polsce, jak w większości krajów, obowiązuje bowiem model domniemanej zgody dla pobrania narządów. Zakłada on, że jeżeli osoba zmarła nie wyraziła sprzeciwu dotyczącego pobrania jej narządów po śmierci, uznaje się, że zgadza się na wystąpienie takiej ewentualności. Praktyka wskazuje jednak, że bardzo często lekarze pytają o zgodę na pobranie narządów rodzinę zmarłego. Dlatego ogromny szacunek i uznanie należy się rodzinom dawców, które podjęły tę heroiczną decyzję, aby z ich ogromnej tragedii wynikła szansa na nowe życie, czasem nawet dla kilku pacjentów. Należy bowiem podkreślić, że pobierane narządy to często wiele organów jednocześnie, włączając w to serce, wątrobę, nerki oraz trzustkę. Stąd na Uniwersytecie Medycznym we Wrocławiu i w Uniwersyteckim Szpitalu Klinicznym (USK) we Wrocławiu narodził się pomysł stworzenia Pomnika Dawcy, który ma symbolizować i uhonorować wszystkich tych, którzy dali szansę na nowe życia zupełnie nieznanym sobie osobom, pozwalając na pobranie organów po swojej śmierci. Szczegóły konkursu zostaną wkrótce ogłoszone.
KALENDARIUM
- 3 grudnia 1967 r. – pierwsza na świecie udana transplantacja serca przeprowadzona przez zespół chirurga Christiaana Barnarda
- 4 stycznia 1969 r. – pierwsza w Polsce próba przeszczepu serca przeprowadzona przez zespół profesorów Jana Molla, Antoniego Dziatkowiaka i Kazimierza Rybińskiego
- 5 listopada 1985 r. – pierwszy udany przeszczep serca w Polsce przeprowadzony przez zespół prof. Zbigniewa Religi
- 25 lutego 2021 r. – pierwszy przeczep serca na Dolnym Śląsku wykonany w USK we Wrocławiu przez zespół dr. Romana Przybylskiego
- 18 maja 2023 r. – 100-tna transplantacja w USK we Wrocławiu
|
|
Kliniki urazowo-ortopedyczne USK łączą siły |
Kliniki urazowo-ortopedyczne USK łączą siły
Od 1 czerwca br. pacjenci Uniwersyteckiego Szpitala Klinicznego we Wrocławiu ze schorzeniami i urazami narządów ruchu – bez względu na to, której anatomicznej okolicy ciała dotyczą – leczeni są w ramach jednej kliniki. Decyzją Senatu Uniwersytetu Medycznego we Wrocławiu, w miejsce dotychczasowych oddzielnych klinik (Kliniki Ortopedii i Traumatologii Narządu Ruchu dla Dorosłych i Dzieci oraz Kliniki Chirurgii Urazowej i Chirurgii Ręki) powstała jedna jednostka – Klinika Ortopedii, Traumatologii Narządu Ruchu i Chirurgii Ręki.
Odziały szpitalne byłych klinik wraz z całą infrastrukturą pozostają w tych samych miejscach, a chorymi zajmuje się ten sam zespół doświadczonych specjalistów, pracujących dotąd w obu jednostkach. Nie zmienia się także liczba łóżek i sal operacyjnych. Przekształcenie klinik może być zatem niezauważalne dla pacjentów, którzy nic nie stracą. W rzeczywistości nowy system organizacji pracy będzie miał ogromny wpływ na cały proces leczenia i w konsekwencji przełoży się wprost na wymierne korzyści dla chorych. U podstaw decyzji o połączeniu klinik urazowo-ortopedycznych leżą doświadczenia renomowanych ośrodków na świecie, z których wynika jednoznacznie, że lepsze efekty leczenia uzyskuje się w większych jednostkach niż w małych, o wąskiej specjalizacji.
– Chodzi przede wszystkim o kompleksową opiekę, którą zapewnić mogą jedynie interdyscyplinarne zespoły – tłumaczy prof. dr hab. Paweł Reichert, kierujący Kliniką Ortopedii, Traumatologii Narządu Ruchu i Chirurgii Ręki. – Podział na dwie kliniki w USK był pozostałością historycznych uwarunkowań (każda z nich wywodziła się z innego szpitala sprzed konsolidacji USK). Nadszedł czas na optymalizację opieki nad pacjentami, według sprawdzonych wzorów z najlepszych światowych ośrodków. Pacjentów nam przybywa, m.in. w związku ze starzeniem się społeczeństwa, musimy ich nie tylko dobrze leczyć, ale i lepiej to leczenie organizować.
Prof. dr hab. Paweł Reichert przypomina, że głównymi obszarami działalności w dziedzinie urazowo-ortopedycznej dorosłych w USK są: ortopedia, traumatologia narządu ruchu i chirurgia ręki. Dotychczas w obu jednostkach pracowali lekarze specjalizujący się w każdym z tych obszarów. Była to konieczność: nie da się w jednej klinice operować tylko np. kolan i bioder, a w innej jedynie łokci i nadgarstków. Podział na kończyny górne i dolne jest nie tylko sztuczny, ale i nieracjonalny. Zespół kliniki musi być gotowy na wszelkie sytuacje, zwłaszcza że spora część pacjentów zaopatrywana jest w trybie ostrodyżurowym, w którym nie da się wszystkiego dokładnie przewidzieć i zaplanować. Ponadto w codziennej praktyce nie brakuje wśród hospitalizowanych osób z wieloma jednoczesnymi urazami w obrębie różnych kończyn. W takich przypadkach pacjent powinien uzyskać pomoc specjalistów (nawet gdy potrzeba ich wielu) w jednym miejscu, a nie przemieszczać się między oddziałami. Zdaniem szefa nowej kliniki, powiedzenie „przychodzi pacjent do lekarza” musi odejść do lamusa, na rzecz nowocześniejszego standardu, według którego to „lekarz przychodzi do pacjenta”.
Interdyscyplinarność zespołu jest ważna także dlatego, że leczenie zaczyna się od kwalifikacji (także anestezjologicznej), a kończy na rehabilitacji. W klinice potrzebni są zatem lekarze zajmujący się traumatologią, endoprotezoplastyką, chirurgią nerwów obwodowych, onkologią ortopedyczną, chirurgią ręki itd., a także anestezjolodzy, pielęgniarki operacyjne i oddziałowe, fizjoterapeuci.
– Połączyliśmy potencjał obu zespołów, co umożliwi lepszą organizację pracy, optymalne wykorzystanie sal operacyjnych i sprzętu, który siłą rzeczy w dwóch klinikach musiał się dublować – dodaje szef Kliniki Ortopedii, Traumatologii Narządu Ruchu i Chirurgii Ręki. – Nie będzie też podziału na leczenie kończyn górnych czy dolnych, ale na obszary merytoryczne: ortopedię, traumatologię narządu ruchu oraz chirurgię ręki. Każdy z nich będzie miał osobny pododdział z własną salą operacyjną, więc łatwiej będzie zaplanować zabiegi. Spodziewamy się szybkich efektów tych zmian, m.in. skrócenia czasu oczekiwania na planową operację. Z punktu widzenia potrzeb pacjenta to dziś sprawa najważniejsza.
– Połączenie klinik w jedną jednostkę zapewni pacjentom kompleksową opiekę zespołu doświadczonych lekarzy od rozpoznania po leczenie nowoczesnymi metodami chorób i urazów narządów ruchu – podsumowuje dyrektor USK Marcin Drozd.
Zmiana struktury w obszarze narządu ruchu dotyczy nie tylko USK, ale i Uniwersytetu Medycznego we Wrocławiu, który jest jego organem założycielskim. Od 1 lipca br. w strukturze UMW zacznie działać jedna Katedra i Klinika Ortopedii, Traumatologii Narządu Ruchu i Chirurgii Ręki.
– To szczególnie istotne z punktu widzenia studentów, którzy teraz będą mieli zajęcia prowadzone w jednej klinice. Podział godzin między dwie jednostki niepotrzebnie komplikował sytuację – podkreśla rektor Uniwersytetu Medycznego we Wrocławiu prof. dr hab. Piotr Ponikowski, zwracając także uwagę na plany rozwoju lekarzy pracujących w połączonej klinice. – Do Wrocławia przyjeżdżać będą specjaliści – także zagraniczni – by rozwijać umiejętności zespołu kierowanego przez prof. Reicherta. Uniwersytecki Szpital Kliniczny daje ogromne możliwości rozwoju, akademicka współpraca przekłada się także na działalność kliniczną. Połączenie struktur daje wzmocnienie, z którego skorzystają wszyscy: pacjenci, studenci, ale też pracownicy jednostki – zapewnia prof. dr hab. Piotr Ponikowski.





|
|
Pielęgniarki z naszego szpitala odznaczone Bene Meritus |
Pielęgniarki z naszego szpitala odznaczone Bene Meritus
Dolnośląska Okręgowa Rada Pielęgniarek i Położnych we Wrocławiu uhonorowała Panie Pielęgniarki zatrudnione w Uniwersyteckim Szpitalu Klinicznym odznaczeniem „BENE MERITUS”.
Z ogromną przyjemnością informujemy, że Panie Pielęgniarki otrzymały odznaczenie „BENE MERITUS” za profesjonalizm, wyróżniającą postawę zawodową, społeczną oraz upowszechnianie i przestrzeganie zasad etyki zawodowej, a także wzorowe wykonywanie obowiązków zawodowych.
Dzisiaj, Marcin Drozd, dyrektor Uniwersyteckiego Szpitala Klinicznego we Wrocławiu podczas spotkania z Paniami Pielęgniarkami pogratulował i podziękował Paniom za wspaniałą postawę w codziennej pracy, która wymaga kompetencji, profesjonalizmu oraz odpowiedzialności i zrozumienia drugiego człowieka.
- Serdecznie dziękuję wszystkim odznaczonym Paniom za codzienny trud i wytężoną pracę, a przede wszystkim za opiekę nad pacjentami i wsparcie którego im udzielacie” – powiedział Marcin Drozd, dyrektor Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
Przyłączamy się do gratulacji Pana Dyrektora i życzymy Paniom satysfakcji z wykonywanej pracy oraz wielu sukcesów w życiu zawodowym i prywatnym.




|
|
Ogłoszenie o zamiarze zniszczenia dokumentacji medycznej |
|
Ogłoszenie o zamiarze zniszczenia dokumentacji medycznej
Działając na podstawie art. 29 ust. 2 Ustawy z dnia 6 listopada 2008 o prawach pacjenta i Rzeczniku Praw Pacjenta (tekst jednolity: Dz. U. 2017 r., poz.1318, z późniejszymi zmianami) oraz §75 pkt. 1 Rozporządzenia Ministra Zdrowia z dnia 9 listopada 2015 r. w sprawie rodzajów, zakresu i wzorów dokumentacji medycznej oraz sposobu jej przetwarzania (Dz. U. 2015, poz. 2069) Uniwersytecki Szpital Kliniczny im. Jana Mikulicza-Radeckiego we Wrocławiu, ul. Borowska 213 informuje, że zgodnie z obowiązującymi przepisami prawa, indywidualna dokumentacja medyczna z poniżej wymienionych jednostek, po upływie okresów przechowywania, zostanie zniszczona w sposób uniemożliwiający identyfikację pacjenta, którego dotyczyła:
Kliniki Nefrologii i Medycyny Transplantacyjnej z 2002 r.,
Kliniki Chirurgii Ogólnej, Gastroenterologicznej i Endokrynologicznej z 2002 r.,
Kliniki Chorób Wewnętrznych, Alergologii i Geriatrii z 2002 r.,
Kliniki Angiologii, Nadciśnienia Tętniczego i Diabetologii z 2002 r.,
Kliniki Chirurgii Naczyniowej, Ogólnej i Transplantacyjnej z 2002 r.,
Kliniki Gastroenterologii i Hepatologii z 2002 r.,
Kliniki Chirurgii Przewodu Pokarmowego z 2002 r.,
Kliniki Chirurgii Urazowej i Chirurgii Ręki z 2002 r.,
Kliniki Nefrologii Pediatrycznej z 2000 r.,
II Katedry i Kliniki Ginekologii z 2000 r.,
Kliniki Chorób Wewnętrznych i Zawodowych z 2002 r.,
Kliniki Chirurgii Serca z 2002 r.,
Kliniki Chirurgii Szczękowej z 2002 r.,
Kliniki Endokrynologii Wieku Rozwojowego z 2000 r.,
Kliniki Chirurgii i Urologii Dziecięcej z 2000 r.,
Kliniki Hematologii i Chorób Rozrostowych Krwi z lat 2001-2002 r.,
Kliniki Dermatologii 2001 r.,
Kliniki Endokrynologii, Diabetologii i Leczenia Izotopami 2001-2002 r.,
Kliniki Pediatrii i Gastroenterologii 1999 r.,
Kliniki Kardiologii 2001 r.,
Kliniki Ginekologiczno-Położniczej z lat 1999-2000,
Kliniki Chirurgii Przewodu Pokarmowego SPSK1 z 2001 r.,
Poradnia Elektrostymulacji i Zaburzeń Rytmu Serca 2002 r.,
Kliniki Pediatrii i Chorób Infekcyjnych z 1999 r.
Dokumentacja indywidualna wewnętrzna przewidziana do zniszczenia może zostać wydana za pokwitowaniem, na wniosek pacjenta lub osoby przez niego upoważnionej do uzyskania dokumentacji.
W związku z powyższym, prosimy osoby zainteresowane odbiorem własnej indywidualnej dokumentacji medycznej, aby zgłaszały się do Archiwum Zakładowego Uniwersyteckiego Szpitala Klinicznego im. Jana Mikulicza-Radeckiego we Wrocławiu, ul. Borowska 213 do dnia 30 czerwca 2023 roku z dowodem osobistym lub innym dokumentem tożsamości ze zdjęciem w dniach: środa i czwartek, w godz. od 8 do 14, po uprzednim umówieniu się pod numerem telefonicznym (71) 733 16 10.
Po ww. terminie dokumentacja medyczna, zgodnie z obowiązującą procedurą, zostanie zniszczona.
|
|
Zapisy na warsztaty USK „Jak opiekować się osobą w chorobie i niepełnosprawności”
Szanowni Państwo,
serdecznie zapraszamy na bezpłatne warsztaty dla członków rodzin i opiekunów osób z chorobami przewlekłymi i niepełnosprawnościami oraz opiekunów chorych w trakcie długiego leczenia i rekonwalescencji. Spotkanie edukacyjne połączone z warsztatami ma na celu zwiększenie umiejętności opiekunów tak, aby mogli skutecznie i profesjonalnie zadbać o swoich bliskich w domu. To także doskonała okazja do zadbania o własny dobrostan, wymiany doświadczeń i nawiązania kontaktów z osobami w podobnej sytuacji.
Podczas zajęć dowiedzą się Państwo między innymi jak przygotować bezpieczne warunki opieki w domu, z jakiej pomocy instytucjonalnej warto skorzystać, jak pomóc bliskiej osobie w pielęgnacji, jak i gdzie uzyskać pomoc psychologiczną dla chorego oraz opiekunów. Poruszane będą również tematy bezpieczeństwa zażywania leków, zachowań i reakcji osób chorych oraz zabezpieczenia chorego w niezbędny sprzęt ortopedyczny.
Zajęcia organizowane 24 czerwca w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu skupiają się na kluczowych aspektach opieki nad pacjentami i będą prowadzone przez specjalistów z zakresu farmacji, psychoterapii i psychologii, rehabilitacji oraz pielęgniarstwa.
Aby wziąć udział w warsztatach, prosimy o wcześniejszą rejestrację. Warsztaty są całkowicie bezpłatne, ale liczba miejsc jest ograniczona, dlatego zachęcamy do jak najszybszej rejestracji (do 16 czerwca). W trakcie warsztatów przekażemy Państwu również niezbędne materiały, informatory i poradniki.
Kiedy odbędą się warsztaty?
24 czerwca (sobota) w godz. 10.00 – 16.00
Gdzie?
USK we Wrocławiu - Uniwersyteckie Centrum Rehabilitacji przy ul. Borowskiej 213, sala 3.33 (wejście główne, budynek B, III piętro)
Jak zapisać się na warsztaty?
UWAGA - rejestracja będzie prowadzona do 16 czerwca
Telefonicznie w godzinach 8.00-14.00
• Małgorzata Gdesz tel. 662 232 559
• Magdalena Klimczak tel. 71/733 12 45
Przez wiadomość e-mail:
•
Adres poczty elektronicznej jest chroniony przed robotami spamującymi. W przeglądarce musi być włączona obsługa JavaScript, żeby go zobaczyć.
•
Adres poczty elektronicznej jest chroniony przed robotami spamującymi. W przeglądarce musi być włączona obsługa JavaScript, żeby go zobaczyć.
Serdecznie zapraszamy wszystkich zainteresowanych opieką nad osobami chorymi i z niepełnosprawnościami. Wspólnie uczmy się, jak skutecznie radzić sobie w trudnych sytuacjach i zapewnić najlepszą opiekę naszym bliskim. Prosimy o punktualne przybycie, aby wszyscy mogli skorzystać z pełnego programu.
Partnerzy wydarzenia:
Fundacja Moc Pomocy
Fundacja TZMO „Razem Zmieniamy Świat”
[IG]
|
|



