|
Kolejna pionierska transplantacja w Uniwersyteckim Szpitalu Klinicznym |
|
Informacja prasowa 31.08.2022
Kolejna pionierska transplantacja w Uniwersyteckim Szpitalu Klinicznym
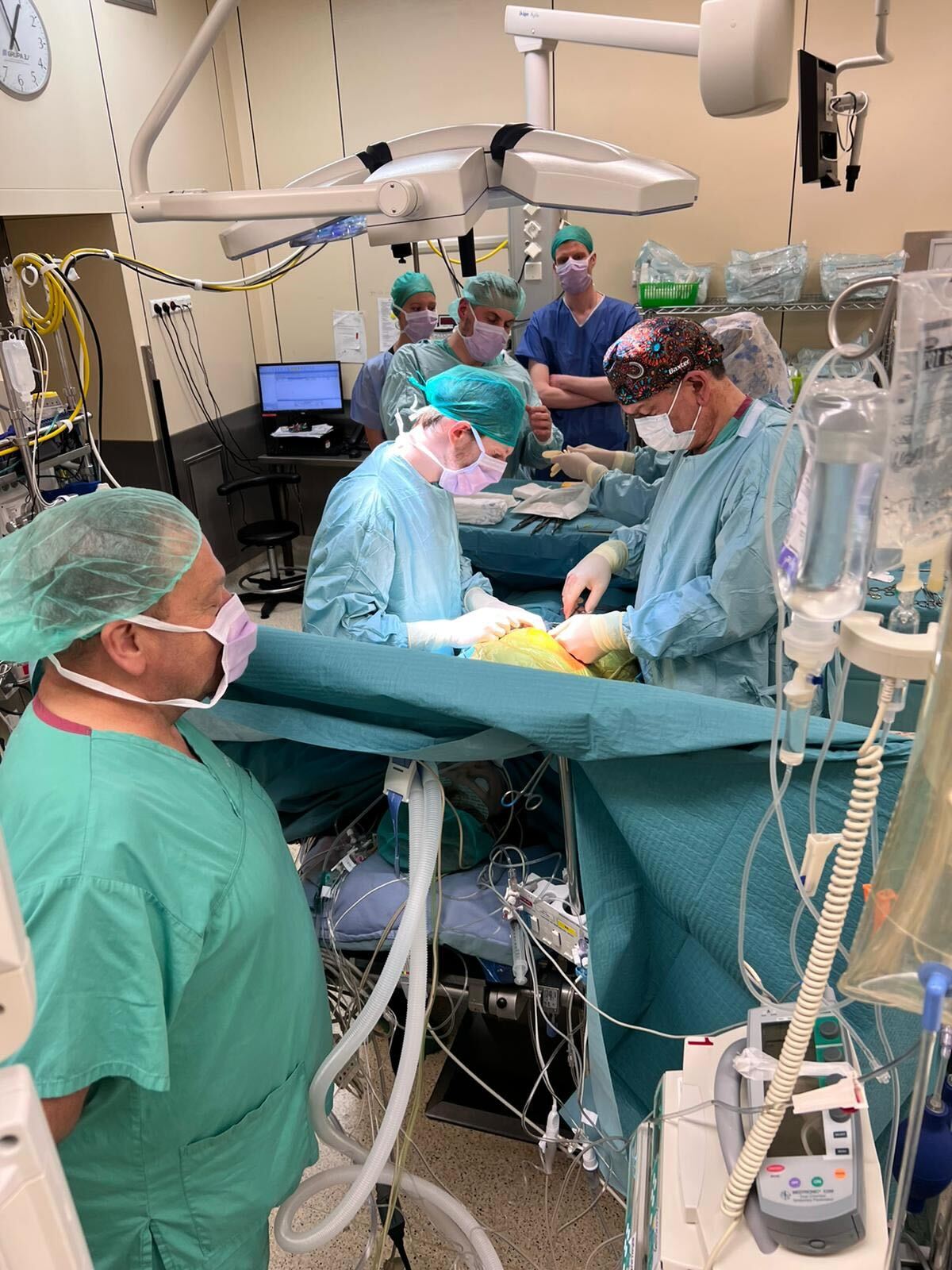
W środę po południu z Uniwersyteckiego Szpitala Klinicznego we Wrocławiu została wypisana pacjentka, która przeszła pionierski zabieg jednoczesnej retransplantacji serca i transplantacji nerki. Była to pierwsza tego typu operacja w Polsce.
„Zabieg, który przeprowadziliśmy, to kolejny krok milowy na drodze rozwoju naszego programu przeszczepów. Jest to uhonorowanie pewnego etapu, ale z pewnością nie nasze ostatnie słowo” – komentuje prof. dr hab. Piotr Ponikowski, Rektor Uniwersytetu Medycznego we Wrocławiu i Dyrektor Instytutu Chorób Serca USK. Jest o tym przekonany również Dyrektor USK, dr Jakub Berezowski, który zapewnia, że dynamiczny rozwój i wyjątkowość wrocławskiego ośrodka ma swoje podstawy w niezwykłej unii personalnej między uczelnią a szpitalem: „Nasi rektorzy są też jednocześnie aktywnymi lekarzami, liderami zespołów. Wyznaczają kierunki rozwoju Uniwersytetu Medycznego i szpitala”.
Niewydolność serca i nerek
Pani Małgorzata (54 l.) pierwszą transplantację serca przeszła jesienią, w 2000 r. Losy pacjentki od samego początku, od pierwszego przeszczepu, obserwuje prof. dr hab. Michał Zakliczyński, kierownik Pododdziału Transplantacji Serca i Mechanicznego Wspomagania Krążenia, a także szef programu przeszczepów w USK. U pani Małgorzaty rozpoznano przewlekłe odrzucanie przeszczepu – waskulopatię naczyń wieńcowych. Stan jej zdrowia stopniowo się pogarszał. Została zakwalifikowana do retransplantacji serca. W międzyczasie do dolegliwości, na które cierpiała, dołączyła niewydolność nerek, musiała być dializowana. Pojawiła się więc konieczność kolejnego zabiegu: transplantacji nerki.
Po wielu naradach nasi specjaliści uznali, że dla pacjentki najkorzystniejsze będzie, by oba zabiegi przeprowadzić jednocześnie, przeszczepiając narządy od jednego dawcy. Prof. dr hab. Michał Zakliczyński zaznacza: „Decyzja o tym, że w USK będziemy wykonywać przeszczepy wielonarządowe jest oczywistym następstwem tego, że chcemy jak najlepiej wykorzystywać potencjał ośrodka wielospecjalistycznego. Licząc na naturalną dla tego szpitala dynamikę, wierzę, że nie będziemy długo czekać na to, aż liczba jednoczasowych transplantacji wzrośnie.” Niezbędność tego typu zabiegów podkreśla również operator pacjentki, dr Roman Przybylski, kierownik Pododdziału Transplantacji Serca i Mechanicznego Wspomagania Krążenia: „Coraz więcej chorych z niewydolnością serca ma również problem z nerkami. Stąd zwiększająca się na całym świecie liczba przeszczepów jednoczasowych. W USA takich przeszczepów wykonuje się ok. 150 rocznie”.
Współpraca klinik
Mąż pacjentki, pan Krzysztof, wspomina, że tuż przed zabiegiem pani Małgorzata była już w bardzo złym stanie. Niewydolne serce i nerki uniemożliwiały jej normalne funkcjonowanie. W końcu udało się znaleźć odpowiedniego dawcę dla obu zabiegów. Operację przeprowadzono w USK 25 maja. „Zabieg był skomplikowany. Przeprowadzono retransplantację serca i transplantację nerki, a trzeba zaznaczyć, że trudno jest przeszczepić serce przy niefunkcjonujących nerkach i odwrotnie – nerki przy niewydolnym sercu. Tylko dzięki temu, że w naszym szpitalu pracuje tylu wspaniałych specjalistów, można było zorganizować taki zabieg w jednym miejscu i o jednym czasie” – mówi prof. dr hab. Oktawia Mazanowska, kierownik Oddziału Transplantacji Nerek.
Jak zaznacza prof. dr hab. Waldemar Goździk, kierownik Kliniki Anestezjologii i Intensywnej Terapii, sukces operacji tkwi także w umiejętności dobrej organizacji współpracy między klinikami: „To było ogromne wyzwanie dla wszystkich zespołów, najlepszy przykład interdyscyplinarnej działalności, jaka jest możliwa w szpitalu. Pacjentka leżała na naszym oddziale dość długo, 6 tygodni, zmagaliśmy się z perturbacjami wynikającymi z problemów wielonarządowych, ale ostatecznie opuściła go w bardzo dobrym stanie”.
Ponad 100 osób zaangażowanych
Wagę odpowiedniej koordynacji działań podczas przeszczepów jednoczasowych podkreśla też prof. dr hab. Dariusz Janczak, kierownik Kliniki Chirurgii Naczyniowej, Ogólnej i Transplantacyjnej, Prorektor UMW: „Transplantologia to wyjątkowa dziedzina medycyny interdyscyplinarnej, która łączy umiejętności wielu specjalistów. Jedynie dysponując kompetentnymi zespołami, można myśleć o tym, by przeprowadzać tak trudne operacje. Niewydolność serca często wyklucza możliwość przeszczepienia nerki i odwrotnie, niewydolne nerki mogą uniemożliwić przeszczep serca. To dla osób takich jak nasza pacjentka musimy przekraczać kolejne granice i przeprowadzać te pionierskie zabiegi. Jednoczasowa transplantacja to duże wyzwanie logistyczne, współpraca anestezjologów, nefrologów, kardiologów i chirurgów musi być doskonale zgrana. Najpierw przeszczepione zostało serce, później chwila przerwy i wykonaliśmy przeszczep nerki. Łącznie cały zabieg zajął ok. 6 - 7 godzin.”
Dobra współpraca klinik była konieczna również na etapie pooperacyjnym. Opieka nad pacjentką po przeszczepie serca i nerki to ciągłe balansowanie. Jak mówi dr hab. Dorota Kamińska z Kliniki Nefrologii i Medycyny Transplantacyjnej, niektóre leki dobrze działające na serce – źle wpływają na nerki, a te sprzyjające nerkom mogą niekiedy obciążać serce. Wszystko wymaga więc stałego monitorowania i bieżącego dostosowywania leków. Bez dobrego przepływu informacji i odpowiedniej koordynacji działań nie byłoby to możliwe. Szacuje się, że w kompleksowe zorganizowanie zabiegu transplantacji serca zaangażowanych może być w sumie nawet ponad 100 osób. W przypadku zabiegu jednoczasowej retransplantacji i transplantacji – jest ich znacznie więcej.
Świadomość społeczna
Odpowiednie zaplecze sprzętowe, wybitni specjaliści i ich harmonijna współpraca – połączenie tych czynników sprawiło, że teraz, po 3 miesiącach, pacjentka może już wrócić do domu, gdzie czekają na nią najbliżsi. Pozostanie pod stałą opieką naszego ośrodka. Jednak wszystko to miało szansę wydarzyć się jedynie dzięki temu, że znalazł się odpowiedni dawca. Dlatego tak ważna jest nieustanna edukacja społeczeństwa w kwestii donacji narządów. Bez odpowiedniej świadomości społecznej, możemy nie mieć więcej okazji do przeprowadzenia takich zabiegów - mówi Mateusz Rakowski, koordynator ds. transplantacji serca.
|
|
Uniwersyteckie Centrum Wsparcia Badań Klinicznych – tu nauka łączy się z troską o pacjenta |
|
Uniwersyteckie Centrum Wsparcia Badań Klinicznych – tu nauka łączy się z troską o pacjenta
– Badania kliniczne stanowią ważny obszar dla strategii rozwoju Uniwersytetu Medycznego we Wrocławiu. W ostatnich latach podejmujemy intensywne działania, by prowadzić jak najwięcej takich badań, zwłaszcza inicjowanych przez naszych naukowców, których wyniki bezpośrednio przełożą się na praktykę kliniczną i zdrowie pacjentów. Chcemy, by badania kliniczne, których wyniki są dzisiaj podstawą rekomendacji terapeutycznych i diagnostycznych w medycynie, odbywały się tutaj na Uniwersytecie Medycznym we Wrocławiu, żeby one były inicjowane przez naszych naukowców – mówił rektor UMW prof. Piotr Ponikowski podczas oficjalnego otwarcia Uniwersyteckiego Centrum Wsparcia Badań Klinicznych we Wrocławiu wraz z Ośrodkiem Faz Wczesnych 1 czerwca br. Jest to wyspecjalizowana jednostka, zapewniająca kompleksowe wsparcie badań klinicznych – komercyjnych i niekomercyjnych. Powstała jako wspólne przedsięwzięcie Uniwersytetu Medycznego we Wrocławiu oraz Uniwersyteckiego Szpitala Klinicznego, dzięki dofinansowaniu ze środków Agencji Badań Medycznych.
– Wrocławskie Centrum jest siódmym takim ośrodkiem w Polsce – poinformował obecny na uroczystości otwarcia prezes ABM dr hab. Radosław Sierpiński . – Tworzą one Polską Sieć Badań Klinicznych, którą planujemy sukcesywnie rozszerzać. Ostatecznie sieć będzie się składać z 20 ośrodków, dysponujących jednolitymi standardami i zapewniających polskim pacjentom dostęp do innowacyjnych terapii. Po utworzeniu tej sieci Polska naprawdę ma szansę stać się liderem w Europie Środkowo-Wschodniej, jeżeli chodzi o badania kliniczne.
Wojciech Murdzek, sekretarz stanu w Ministerstwie Edukacji i Nauki i pełnomocnik rządu do spraw reformy funkcjonowania instytutów badawczych podkreślił wagę przedsięwzięcia ABM w kontekście całego systemu ochrony zdrowia:
– Okres pandemii pokazał wyraźnie, jak bardzo obszar zdrowia jest wrażliwy i ważny także w konteście bezpieczeństwa narodowego – ocenił Murdzek. – W idei takich ośrodków, jaki dziś otwieramy, ważne jest bezpośrednie połączenie nauki z troską o dobro pacjentów.
Uruchomiony 1 czerwca br. Ośrodek Faz Wczesnych będzie służył prowadzeniu badań klinicznych oceniających bezpieczeństwo i skuteczność nowoczesnych terapii we wczesnym etapie ich rozwoju, m.in. badania typu first-in-human, badania biorównoważności, badania monitorujące eskalację dawki, interakcje międzylekowe, badania typu proof-of-concept, badania wymagające ścisłego monitorowania farmakokinetyki/farmakodynamiki.
Uruchomienie Ośrodka Faz Wczesnych umożliwi przełożenie odkryć laboratoryjnych na działania kliniczne, mające bezpośredni wpływ na opiekę zdrowotną.
– Bez tzw. badań wczesnych faz (I i II), dalsze etapy w badaniach klinicznych nie byłyby możliwe – wyjaśnia dyrektor UCWBK Marta Duda-Sikuła. – Podczas fazy I nowy produkt badany jest po raz pierwszy, podawany ludziom (zwykle są to zdrowi ochotnicy). Ocenia się bezpieczeństwo badanej substancji: jej wchłanianie, wydalanie, ewentualną toksyczność oraz interakcje z innymi przyjmowanymi substancjami (pokarmami, lekami). Podczas fazy II badany produkt podaje się po raz pierwszy pacjentom cierpiącym na konkretną chorobę, będącą przyszłym wskazaniem terapeutycznym. Na tym etapie badań określa się, czy lek działa w określonej grupie chorych oraz czy jest dla nich bezpieczny. Ustala się tu też optymalną dawkę leku – czyli taką, która zapewnia jego największą skuteczność przy jak najmniejszej ilości działań niepożądanych.
Do tej pory badania faz wczesnych były prowadzone głównie w wyspecjalizowanych ośrodkach komercyjnych. Centrum umożliwia przeprowadzenie takich badań na UMW, dzięki ścisłej współpracy środowiska akademickiego i klinicystów.
Centrum wraz z Ośrodkiem Faz Wczesnych posiada specjalistyczną kadrę oraz niezbędne zaplecze infrastrukturalne, nowoczesną przestrzeń biurową i kliniczną. W skład jego zespołu wchodzą lekarze, pielęgniarki, specjaliści z zakresu farmacji, farmacji klinicznej, biotechnologii, koordynowania badaniami klinicznymi i zarządzania projektami.
W Uniwersyteckim Centrum Badań Klinicznych prowadzone są obecnie głównie niekomercyjne badania kliniczne, w których UMW pełni rolę sponsora lub jednostki prowadzącej badania na zlecenie sponsora Academic Research Organisation (ARO). Aktualnie realizowanych jest 10 badań niekomercyjnych z zakresu kardiologii, onkologii i hematologii. 5 z nich finansowanych jest ze środków Agencji Badań Medycznych.
Dodatkowo Centrum zaangażowane jest w szkolenie nowych adeptów badań klinicznych. W partnerstwie z Agencją Badań Medycznych oraz Stowarzyszeniem na Rzecz Dobrej Praktyki Badań Klinicznych w Polsce prowadzi studia podyplomowe „Niekomercyjne Badania Kliniczne - projektowanie, realizacja i zarządzanie” . Studia te są częścią projektu „Akademia Badań Klinicznych – rozwój kompetencji zespołów badawczych w podmiotach leczniczych świadczących usługi szpitalne oraz lekarzy zatrudnionych w placówkach podstawowej opieki zdrowotnej”.
Badania realizowane w UCWBK:
„Wpływ dożylnego leczenia karboksymaltozą żelazową na śmiertelność i chorobowość z przyczyn sercowo-naczyniowych, oraz na jakość życia pacjentów z zawałem serca i towarzyszącym niedoborem żelaza - INFERRCT.”
„Międzynarodowy i wieloośrodkowy program leczenia chłoniaków limfoblastycznych (LBL) dla dzieci i nastolatków.”
„Wpływ nieodwracalnej elektroporacji wapniowej, elektrochemioterapii oraz elektroporacji (IRE-CaCl2, ECT oraz IRE) na jakość życia oraz przeżycie wolne od progresji u chorych na raka trzustki.”
„Development of an optimal strategy for the production and administration of CAR-T lymphocytes in adults and children with B-cell nonHodgkin lymphomas and acute lymphoblastic leukemia.”
„Zastosowanie specyficznych limfocytów przeciwwirusowych w leczeniu opornych zakażeń po allegenicznym przeszczepieniu hematopoetycznych komórek macierzystych.”
„Wieloośrodkowe, randomizowane, kontrolowane placebo badanie działania mirabegronu, nowego agonisty receptora ß3–adrenergicznego, na masę i funkcję rozkurczową lewej komory u pacjentów ze strukturalnymi chorobami serca.”
„Zastosowanie osocza ozdrowieńców w terapii chorych na Covid-19 wraz z metabolomiczną i laboratoryjną oceną postępu terapii osoczem - EPIC-19”.
„Badanie kliniczne I/II fazy autologicznej terapii genowej z użyciem krwiotwórczych komórek macierzystych w ciężkim złożonym niedoborze odporności wywołanym mutacją w obrębie genu RAG1 - RECOMB.”
„Profilaktyka Wtórna Chorób Sercowo-Naczyniowych u Osób Starszych - SECURE.”
„IntReALL HR 2010, niekomercyjne wieloośrodkowe badanie kliniczne nad leczeniem pierwszego nawrotu ostrej białaczki limfoblastycznej u dzieci.”
Więcej o UCWBK: http://ucwbk.umw.edu.pl
|
|
|
Prof. Piotr Ponikowski w światowym rankingu badaczy w medycynie |
|
Terapia CAR-T refundowana dla dorosłych pacjentów z chłoniakiem |
Informacja prasowa 30.04.2022 r
Terapia CAR-T refundowana dla dorosłych pacjentów z chłoniakiem
Pacjenci z nawracającym lub opornym na leczenie chłoniakiem rozlanym z dużych komórek B (DLBCL) od 1 maja będą mieli dostęp do refundowanej nowatorskiej terapii CAR-T. Dla wielu chorych, u których standardowe metody leczenia okazały się nieskuteczne, oznacza to szansę na długotrwałą remisję lub całkowite wyzdrowienie. Chłoniak DLBCL to już druga choroba, w której CAR-T w Polsce będzie finansowana przez NFZ. Od 1 września 2021 roku z refundowanej terapii mogą korzystać pacjenci do 25 r. ż. z ostrą białaczką limfoblastyczną z komórek B.
– To zupełnie inna populacja chorych, dotychczasowa refundacja dotyczyła głównie dzieci chorych na białaczkę, a teraz szansę dostają dorośli, cierpiący na bardzo agresywną i trudną do leczenia formę chłoniaka – mówi prof. Anna Czyż z Katedry i Kliniki Hematologii, Nowotworów Krwi i Transplantacji Szpiku Uniwersytetu Medycznego i Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. – Z refundowanej CAR-T będą mogli skorzystać ci chorzy na DLBCL, którzy nie odpowiadają na co najmniej dwie linie leczenia standardowego. Do tej pory niewiele mieliśmy im do zaoferowania. Terapia CAR-T, w której wykorzystuje się odpowiednio zmodyfikowane komórki własnego układu odpornościowego chorego, daje bardzo dobre efekty – dzięki niej uzyskuje się długotrwałe odpowiedzi u ponad 40 proc. pacjentów w tej grupie chorych. Ze względu na wysokie koszty dla naszych pacjentów była niedostępna. Dzięki refundacji to się zmieni, co bardzo nas cieszy.
CAR-T polega na modyfikacji genetycznej limfocytów T pobranych od chorego w taki sposób, by „nauczyły się” rozpoznawać komórki nowotworowe i je niszczyć. Proces modyfikacji odbywa się poza organizmem pacjenta, w specjalistycznych laboratoriach w USA i Europie, a cała procedura jest skomplikowana także pod względem logistycznym.
Prof. Anna Czyż ocenia, że we wrocławskiej klinice rocznie leczonych jest kilkunastu chorych na chłoniaka opornego na dotychczas stosowane metody leczenia, co jest wskazaniem do refundowanej terapii CAR-T. Obecnie Klinika Hematologii, Nowotworów Krwi i Transplantacji Szpiku USK jest w trakcie procesu certyfikacji producenta terapii CAR-T.
– Mamy nadzieję, że zakończy się on jeszcze w tym roku i będziemy mogli stosować tę nowatorską metodę na miejscu – dodaje prof. Czyż. – Do tego czasu będziemy kierować naszych pacjentów do jednego z ośrodków już certyfikowanych, znajdujących się najbliżej miejsca zamieszkania chorego.
W Polsce obecnie certyfikację do stosowania CAR-T w obu wskazaniach ma 6 ośrodków. Dla dzieci jedynym pozostaje Klinika Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu, która w 2019 r., jako pierwsza w Polsce przeszła proces certyfikacji, potwierdzający gotowość do leczenia terapią genową CAR-T pacjentów pediatrycznych, z oporną lub nawrotową ostrą białaczką limfoblastyczną (ALL). Komórki CAR-T zostały po raz pierwszy zastosowane w 2020 r. u 11-letniego chłopca, zmagającego się z białaczką przez siedem lat. Przez ten okres otrzymał on wszelkie możliwe formy terapii, w tym dwie allogeniczne transplantacje komórek krwiotwórczych od dwóch różnych dawców. Pierwsza terapia była możliwa jedynie dzięki darczyńcom – kosztowała ok. 1,3 miliona zł. Od tamtej pory trzynaścioro dzieci otrzymało leczenie: jedenaście z nich żyje i ma się dobrze.

|
|