|
e-konsylium – kolejny ważny etap informatyzacji systemu ochrony zdrowia w Polsce |
|
Informacja prasowa
e-konsylium – kolejny ważny etap informatyzacji systemu ochrony zdrowia w Polsce
Po e-recepcie i e-skierowaniu czas na e-konsylium. Eksperci z Instytutu Chorób Serca Uniwersyteckiego Szpitala Klinicznego we Wrocławiu wspólnie ze specjalistami z Instytutu Łączności Polskiego Instytutu Badawczego przygotowują pilotaż e-konsylium. Dzięki temu rozwiązaniu, pacjenci zyskają dostęp do specjalistów z ośrodków wysokiej referencyjności, niezależnie od tego, gdzie sami mieszkają.
– Platforma nie tylko umożliwia omówienie stanu zdrowia konkretnego pacjenta, zobaczenie go przez lekarzy konsultujących przypadek, ale też „magazynuje” w chmurze wyniki badań. Wszelkie decyzje podjęte w ramach e-konsylium – na przykład skierowanie do szpitala - są podpisywane elektronicznie i nabierają mocy prawnej. To bardzo pozytywna zmiana dla pacjentów – nie muszą opuszczać rodzinnej miejscowości, by uzyskać opinię specjalisty, nie muszą też zabierać ze sobą żadnej dokumentacji – wszystko jest dostępne lekarzom w systemie – wyjaśnia dr hab. Wiktor Kuliczkowski z Instytutu Chorób Serca USK, który merytorycznie koordynuje działania.
Celem platformy jest przede wszystkim ułatwienie kontaktu i szybkiej konsultacji ze specjalistami oraz zwiększenie dostępności pacjentów do usług medycznych.
– To kolejny krok ze strony Ministerstwa Zdrowia, który ma przybliżyć pacjentowi lekarza specjalistę i ułatwić z nim kontakt. Mamy wszak opiekę koordynowaną, czyli bieżący kontakt ze specjalistą po stronie medycyny rodzinnej. Teraz uzupełniamy ją o kontakt i konsultacje ze szpitalem oraz konsultacje między szpitalami o różnym poziomie wyspecjalizowania. W każdej z tych sytuacji to pacjent jest w centrum zainteresowania – mówi minister zdrowia Adam Niedzielski.
E-konsylium to kolejny etap informatyzacji w systemie ochrony zdrowia. Z medycznego punktu widzenia rozwiązanie nie stwarzało dużych problemów, podobne konsultacje przeprowadzane są od dawna. Kluczowe było wdrożenie systemu, który zapewni bezpieczeństwo danych. Z inicjatywy ministra cyfryzacji Janusza Cieszyńskiego pracują nad tym eksperci Instytutu Łączności - Polskiego Instytutu Badawczego.
– Wdrażamy kolejne rozwiązania w e-zdrowiu, które poprawią sytuację pacjentów. Polacy chętnie korzystają z e-recept, e-skierowań i e-zwolnień, bo to rozwiązania znacznie wygodniejsze niż ich papierowe odpowiedniki. E-konsylium pozwoli lekarzom wspólnie postawić diagnozę i wykorzystać do tego wiedzę ekspertów, którzy pracują w różnych ośrodkach. Ten wirtualny gabinet, to także wygoda i bezpieczeństwo dla lekarzy – platforma pozwala każdemu zobaczyć wyniki badań pacjenta, a wynik zostaje podpisany elektronicznie przez wszystkich uczestników. Cieszę się, że Ministerstwo Cyfryzacji zmienia na lepsze kolejną sferę życia Polaków – powiedział Janusz Cieszyński, minister cyfryzacji.
Pomysł tego rodzaju konsultacji w Instytucie Chorób Serca narodził się już kilka lat temu. Kardiolodzy z USK od dłuższego czasu wspierają merytorycznie lekarzy z regionu. Platforma ułatwia i przyspiesza te działania.
– Nie mam wątpliwości jak wielkie znacznie ma szybka i profesjonalna konsultacja – zwłaszcza w kardiologii. Dlatego od kilku lat razem z innymi ośrodkami kardiologicznymi na Dolnym Śląsku szukaliśmy sposobu, jak w codziennej praktyce skutecznie dzielić się wiedzą i doświadczeniem, po to, aby nasi pacjenci byli optymalnie leczeni – mówi dyrektor Instytutu Chorób Serca Uniwersyteckiego Szpitala Klinicznego we Wrocławiu prof. Piotr Ponikowski. Instytut Chorób Serca grupuje doskonałych kardiologów i kardiochirurgów, dynamicznie rozwijamy ośrodek transplantacyjny, pracuje z nami także kilku wybitnych ekspertów spoza kraju. Dlatego jesteśmy w stanie konsultować i leczyć najtrudniejszych chorych. Ale idea e-konsylium to coś więcej, to nasza oferta skierowana do lekarzy rodzinnych. Dzięki temu rozwiązaniu, pacjent - także ten trafiający do lekarza POZ w małej miejscowości - otrzyma szybko diagnozę i propozycję leczenia. To rozwiązanie jest szczególnie ważne w kontekście alarmujących statystyk wskazujących na znaczny wzrost liczby zgonów Polaków na choroby układu krążenia. Upowszechnienie dostępu do uniwersyteckiej ekspertyzy może skutecznie odwrócić ten niepokojący trend. Cieszę się, że nawiązujemy w tym zakresie szeroką współpracę z lekarzami POZ – podkreśla rektor Uniwersytetu Medycznego we Wrocławiu.
W poniedziałek, 8 maja 2023 r. o godz. 12:30 w Instytucie Chorób Serca Uniwersy-teckiego Szpitala Klinicznego we Wrocławiu odbyła się wstępna prezentacja możli-wości platformy e-konsylium z udziałem dr. Adama Niedzielskiego, ministra zdrowia, Janusza Cieszyńskiego, ministra cyfryzacji, prof. Piotra Ponikowskiego, rektora Uniwersytetu Medycznego we Wrocławiu oraz dyrektora Instytutu Chorób Serca Uniwersyteckiego Szpitala Klinicznego we Wrocławiu, prof. Pawła Pławiaka zastęp-cy dyrektora ds. naukowych Instytutu Łączności Polskiego Instytutu Badawczego, dr. hab. Wiktora Kuliczkowskiego, z Instytutu Chorób Serca Uniwersyteckiego Szpi-tala Klinicznego we Wrocławiu i konsultanta wojewódzkiego ds. kardiologii oraz Marcina Drozda, p.o. dyrektora Uniwersyteckiego Szpitala Klinicznego we Wrocła-wiu. Podczas pilotażowego e-konsylium eksperci z Instytutu Łączności – Polskiego Instytutu Badawczego oraz specjaliści z Instytutu Chorób Serca USK połączyli się z lekarzami z dwóch szpitali – Specjalistycznego Centrum Medycznego S.A. w Pola-nicy-Zdroju i Dolnośląskiego Szpitala Specjalistycznego im. T. Marciniaka we Wro-cławiu oraz lekarzem POZ, i przeprowadzili konsultacje 3 pacjentów.
– Lekarz rodzinny ma pod opieką bardzo wielu pacjentów ze schorzeniami kardiologicznymi. W części przypadków nie jest w stanie sam rozstrzygnąć o dalszym postępowaniu i do niedawna wszystko co mógł zrobić, to wystawić skierowanie do poradni specjalistycznej lub szpitala. Wiele z tych skierowań było i jest zbędnych, bo wystarczyłaby telekonsultacja z kardiologiem i wyjaśnienie wątpliwości. Z drugiej strony – wielu pacjentów powinno pilnie trafić na interwencję kardiologiczną, zamiast czekać w długiej kolejce – wyjaśnia dr hab. Agnieszka Mastalerz-Migas, prof. UMW,
konsultant krajowa w dziedzinie medycyny rodzinnej oraz kierownik Katedry i Zakładu Medycyny Rodzinnej Uniwersytetu Medycznego we Wrocławiu. – Pilotaż e-konsylium jest bardzo istotnym rozwiązaniem systemowym, które umożliwia szybką konsultację kardiologiczną pacjenta również z poziomu podstawowej opieki zdrowotnej, co poprawia jej jakość i zwiększa dostępność do specjalistycznej opieki potrzebującym pacjentom. Niewątpliwie rozwiązanie to stanie się także ważnym elementem w rozwoju opieki koordynowanej nad pacjentem kardiologicznym w POZ wyjaśnia prof. Mastalerz-Migas.
Platforma ma zostać oddana do końca roku i w kolejnym być testowana w sieci kardiologicznej.
|
|
Dowiedz się więcej o chorobie Parkinsona |
|
Informacja prasowa
5.04.2023 r.
Dowiedz się więcej o chorobie Parkinsona
Co roku 11 kwietnia, obchodzimy Światowy Dzień Osób z Chorobą Parkinsona. Dzień ten został ustanowiony ponad 20 lat temu na cześć Jamesa Parkinsona. Tego dnia w godz. 12:00 – 14:00
Klinika Neurologii oraz Poradnia Leczenia Choroby Parkinsona i Innych Zaburzeń Ruchowych Uniwersyteckiego Szpitala Klinicznego we Wrocławiu zapraszają pacjentów oraz ich bliskich na warsztaty poświęcone tej chorobie.
Głównym zadaniem corocznych obchodów jest przede wszystkim zwiększenie świadomości oraz poszerzenie wiedzy na temat choroby Parkinsona. Innym niezwykle ważnym celem jest przedstawienie sposobów pomocy osobom chorym oraz wyjaśnienie na czym polega leczenie we wczesnym i w zaawansowanym okresie choroby.
W Polsce co roku ponad 8 tysięcy Polaków słyszy diagnozę – choroba Parkinsona. To jedno z najczęstszych zaburzeń neurozwyrodnieniowych w kraju, dotykające prawie 100 tys. osób.
Już w najbliższy wtorek, wychodząc naprzeciw prośbom naszych pacjentów o taką formułę spotkania, zapraszamy na warsztaty dla pacjentów i rodzin osób z chorobą Parkinsona w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu.
Co będzie się działo?
12.00 - 12.15 Powitanie gości, wprowadzenie, informacja o ośrodku – dr hab. Sławomir Budrewicz, prof. UM,
kierownik Kliniki Neurologii USK
12.15 - 12.30 „Choroba Parkinsona – epidemiologia oraz etapy choroby” - lek. Katarzyna
Markowska,
doktorant Kliniki Neurologii USK
12.30 – 12.45 Warsztaty - rozmowy z pacjentami, odpowiedzi na pytania
12.45 – 13.00 „Leczenie choroby Parkinsona we wczesnym okresie” – dr n. med. Paulina Konieczna,
asystent Kliniki Neurologii USK
13.00 – 13.15 Warsztaty – rozmowy z pacjentami, odpowiedzi na pytania
13.15 – 13.30 „Leczenie zaawansowanej choroby Parkinsona” – lek. Andrzej Bereza, rezydent
Kliniki Neurologii USK
13.30 – 14.00 Warsztaty – rozmowy z pacjentami, odpowiedzi na pytania
Warsztaty odbywać się będą 11 kwietnia 2023 r. w godz. 12.00 – 14.00 w Sali konferencyjnej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu przy ul. Borowskiej 213, bud. H, II piętro,
sala 3.48 (do Sali dojechać można bezpośrednio szklaną windą z holu głównego szpitala).
Organizatorem wydarzenia jest Klinika Neurologii oraz Poradnia Leczenia Choroby Parkinsona i Innych Zaburzeń Ruchowych, działająca w ramach poradni neurologicznej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
- Nasz szpital jest w tej chwili jedynym ośrodkiem na terenie Dolnego Śląska, Opolszczyzny i województwa lubuskiego, który realizuje aktywnie program NFZ B90 leczenia zaawansowanej choroby Parkinsona - zaznacza dr hab. Sławomir Budrewicz, prof. UM, kierownik Kliniki Neurologii USK. - A to przede wszystkim te terapie mogą znacząco poprawić jakość życia pacjentów z zaawansowaną chorobą. Na szczęście, dzięki postępowi w medycynie jakość życia pacjentów z zaawansowaną chorobą Parkinsona w ostatnich dekadach znacznie się poprawiła.
|
|
|
3. rocznica podania CAR-T. Chłopiec ma się dobrze. |
|
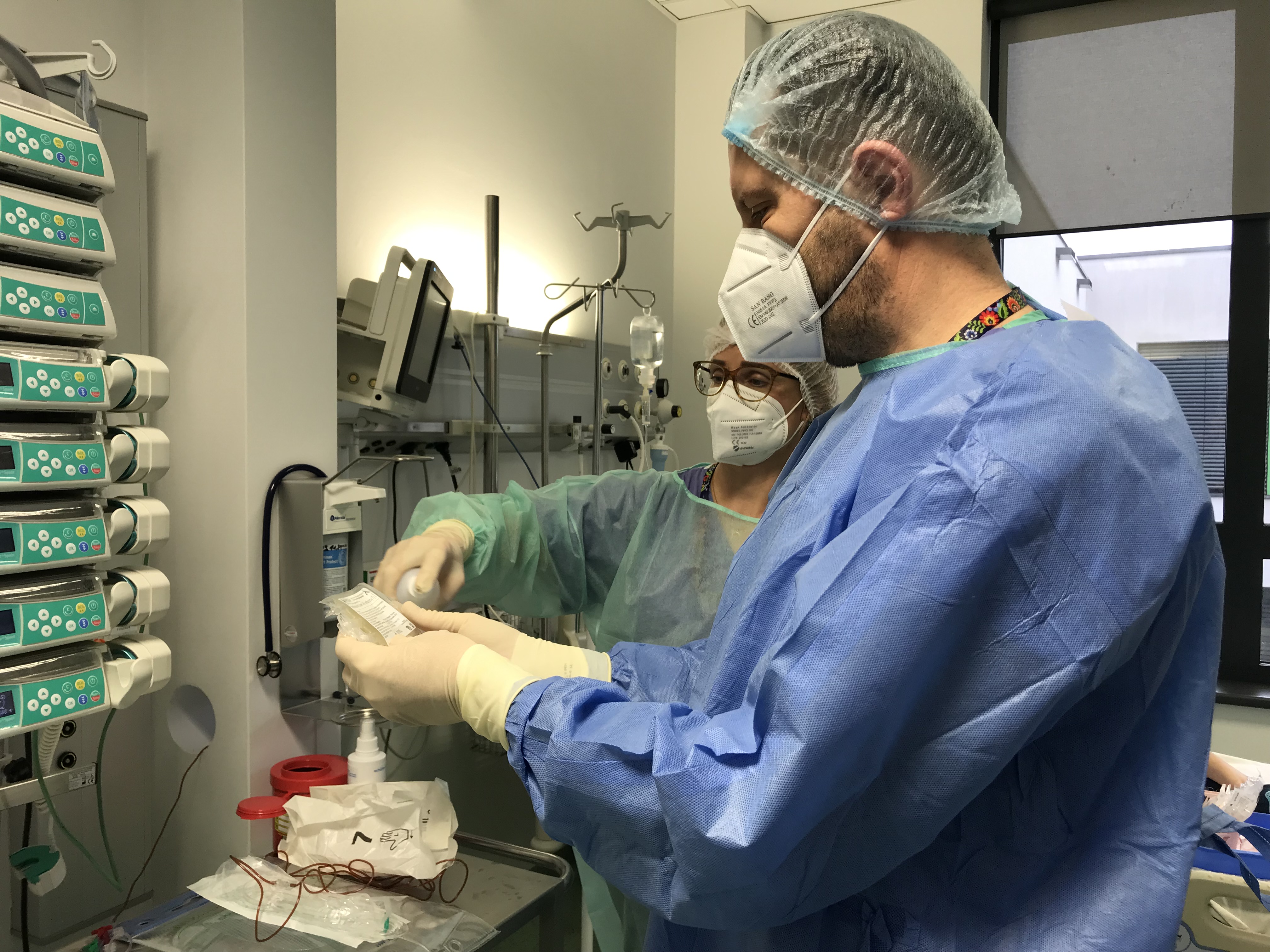
3. rocznica podania CAR-T. Chłopiec ma się dobrze
Dokładnie 3 marca 2020 r. prof. Krzysztof Kałwak, kierownik Kliniki Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej USK we Wrocławiu, podał pierwszemu pacjentowi pediatrycznemu w Polsce jego własne zmodyfikowane genetycznie limfocyty T. Olek żyje i ma się znakomicie. Do tej pory we wrocławskim ośrodku z terapii ostatniej szansy dla dzieci, dla których nie było nadziei, skorzystało 22 pacjentów.
Czym jest CAR-T? Otóż terapia komórkami CAR-T, czyli limfocytami T, zawierającymi gen kodujący chimeryczny receptor antygenowy, to najbardziej zaawansowana i technologicznie przełomowa forma immunoterapii, wykorzystująca własne siły odpornościowe pacjenta do walki z nowotworem. W świecie, od 2012 roku terapia dała szansę na wyzdrowienie wielu pacjentom, dla których wyczerpały się wszystkie inne opcje terapeutyczne i dotychczasowe sposoby leczenia zawiodły.
W terapii CAR-T pierwszym etapem jest pobranie z krwi pacjenta limfocytów T (komórek krwi, które pomagają chronić przed infekcjami i chorobami nowotworowymi). Drugi etap to ich genetyczne zmodyfikowanie w laboratorium tak, aby były znacznie skuteczniejsze
w znajdowaniu i zabijaniu komórek nowotworowych, czyli podarowanie tym komórkom „licencji na zabijanie”. Ostatni etap to chemioterapia limfodeplecyjna z następowym podaniem dożylnym komórek w celu zniszczenia blastów białaczkowych.
Warto również zauważyć, że USK we Wrocławiu utrzymuje bardzo wysoki, bo 81% wskaźnik prawdopodobieństwa całkowitego przeżycia dzieci „bez nadziei”, u których zastosowano tę rewolucyjną metodę leczenia – 18 dzieci poddanych terapii CAR-T żyje.
Tylko w tym miesiącu prof. Krzysztof Kałwak zaplanował wykonanie sześciu kolejnych takich procedur - w tygodniu pomiędzy 6 a 10 marca aż trzy – u dziecka z Kielc, Warszawy i Chorzowa. Warto podkreślić, że od września 2021 r. terapia jest refundowana we wskazaniach rejestracyjnych także w Polsce.
|
|
USK wśród liderów w opiece nad pacjentami z chorobą Parkinsona i innymi zaburzeniami ruchowymi |
|
USK wśród liderów w opiece nad pacjentami z chorobą Parkinsona i innymi zaburzeniami ruchowymi
Choroba Parkinsona - co roku ponad 8 tysięcy Polaków słyszy tę diagnozę. To jedno z najczęstszych zaburzeń neurodegeneracyjnych w kraju, dotykające prawie 100 tys. osób. Z tego powodu, połączyliśmy doświadczenie poradni leczenia choroby Parkinsona (działającej w ramach poradni neurologicznej USK) oraz Kliniki Neurologii USK, aby zapewnić kompleksową opiekę pacjentom z chorobą Parkinsona i innymi zaburzeniami ruchowymi.
Obecnie zakres działania naszego ośrodka obejmuje m.in. kwalifikacje pacjentów z chorobą Parkinsona do terapii zaawansowanych, w tym terapii infuzyjnych (Duodopa, Apomorfina), oraz do leczenia metodą głębokiej stymulacji mózgu (DBS).
- Nasz szpital jest w tej chwili niestety jedynym ośrodkiem na terenie Dolnego Śląska, Opolszczyzny i województwa lubuskiego, który realizuje aktywnie program NFZ B90 leczenia zaawansowanej choroby Parkinsona - zaznacza dr hab. Sławomir Budrewicz, prof. UM, kierownik Kliniki Neurologii USK. - A to przede wszystkim te terapie mogą znacząco poprawić jakość życia pacjentów z zaawansowaną chorobą. Na szczęście, dzięki postępowi w medycynie, średnia długość życia tych pacjentów w kilku ostatnich dekadach znacznie się wydłużyła.
Oprócz typowych, znanych powszechnie objawów, takich jak spowolnienie ruchowe, sztywność mięśni, drżenie i zaburzenia chodu, choroba Parkinsona manifestuje się również zaburzeniami węchu, snu, funkcji układu pokarmowego, depresją czy zaburzeniami poznawczymi.
- Naszym celem jest zapewnienie długotrwałej, systematycznej, finansowanej przez NFZ opieki ambulatoryjnej dla pacjentów z zaburzeniami ruchowymi, w tym po wszczepieniu DBS lub leczonych terapiami infuzyjnymi – podkreśla dr Katarzyna Markowska z Kliniki Neurologii USK, specjalizująca się w terapii choroby Parkinsona. – Jesteśmy jednym z wiodących ośrodków w kraju prowadzących zaawansowane terapie w zaburzeniach ruchowych.
W ramach poradni i Kliniki Neurologii Uniwersyteckiego Szpitala Klinicznego we Wrocławiu przeprowadzana jest również diagnostyka i leczenie takich zaburzeń jak inne zespoły parkinsonowskie, dystonie, zaburzenia chodu, drżenie, ataksje oraz tiki.
Dzień otwarty choroby Parkinsona
W związku z naszą działalnością serdecznie zapraszamy pacjentów i ich rodziny w piątek 24 lutego, w godz. 11.00 - 14.00 do holu głównego USK przy ul. Borowskiej 213 na bezpłatne konsultacje, podczas których porozmawiamy o terapiach w zaawansowanej chorobie Parkinsona prowadzonych w naszym ośrodku.
Jak zostać naszym pacjentem?
1) Potrzebne jest skierowanie od lekarza POZ do Poradni Neurologicznej (Kod choroby: G10-G11; G20-G26; w sytuacjach pilnych z dopiskiem “cito”).
2) Posiadając skierowanie można zarejestrować się na wizytę telefonicznie pod dedykowanym numerem telefonu 885-853-041 od poniedziałku do piątku w godz. 8.00-14.00 lub osobiście w rejestracji ogólnej Przychodni Uniwersyteckiego Szpitala Klinicznego we Wrocławiu (ul. Borowska 213, budynek H, parter).
3) Wizyty wstępne odbywają się w Poradni Neurologicznej (budynek L, parter, gabinet nr 55).


Dla mediów
Zapraszamy Państwa serdecznie na Dzień Otwarty. W piątek, 24 lutego w godz. 11.00 - 12.00 będzie możliwość realizacji nagrań z dr hab. Sławomirem Budrewiczem, prof. UMW, kierownikiem Kliniki Neurologii Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
[IG]
|
|